امروزه تنها روش غلبه بر کم شنوایی غیر قابل درمان، استفاده از تکنولوژی سمعک ها، کاشت حلزون و سایر وسایل کمکشنوایی است. اخیرا” مبحث استفاده از سلول های بنیادین به منظور بازسازی بخشهای آسیبدیده سیستم شنوایی و درمان کم شنوایی مورد توجه محققین قرار گرفته است و بسیاری از افراد مبتلا به کم شنوایی نیز امیدوارند تا با این روش درمانی شنوایی هنجار را بدست آورند. شناختهشدهترین کاربرد سلولهای بنیادین، در درمان «سرطان» است. ویژگی شگفتانگیز سلولهای بنیادین این است که این سلولها میتوانند به طور نامحدود تقسیم شده و به انواع مختلف سلولهای تخصصی تمایز یابند. مطالعات مختلفی تلاش کردهاند که از این توانایی سلولهای بنیادین در درمان بیماریهای گوناگون استفاده کنند. در این مقاله میخوانیم که آیا سلول های بنیادی میتوانند کلید درمان کم شنوایی و وزوز گوش در انسان باشند یا نه؟!
منظور از کم شنوایی غیر قابل درمان، در بسیاری از موارد کم شنوایی حسی-عصبی است. در کم شنوایی حسی-عصبی، سلولهای ظریف درون اپیتلیوم حسی گوش داخلی که اصطلاحا” به «سلول های مویی» معروف هستند، آسیب میبینند. در حلزون گوش انسان بیش از 25000 سلول مویی وجود دارد که امواج صوتی مکانیکی را دریافت کرده، آنها را به سیگنالهای الکتریکی تبدیل و از طریق عصب شنوایی به مغز میفرستند. سلولهای مویی بسیار حساس بوده و در صورت آسیب قابل ترمیم نیستند. بنابراین آسیب یا مرگ آنها منجر به کم شنوایی دائمی (غیر قابل درمان) میشود. همچنین آسیب سلولهای مویی باعث افزایش ریسک دژنراسیون (تخریب) نورونهای عصب شنوایی و در نتیجه تشدید کم شنوایی میگردد. مواجهه با اصوات بلند، پیر گوشی، عفونت گوش و مصرف داروهای اتوتوکسیک میتواند باعث آسیب دائمی این ساختارهای حساس شود.
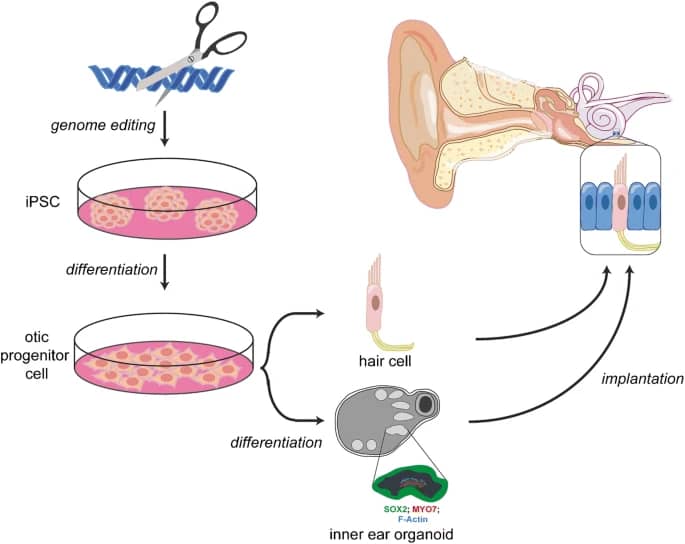
یکی از راههای ترمیم شنوایی، ساختن سلولهای مویی جدید برای جایگزینی سلولهای آسیبدیده است. مطالعات نشان میدهند که انواع خاصی از سلولهای بنیادین (مانند Lgr5،Lgr6 ، Sox9، Frizzled-9، EPCAM و ABCG2) به طور طبیعی در ارگان کورتی (اپیتلیوم حسی حلزون) وجود دارند که در واقع سلولهای اجدادی حلزون هستند که از دوران جنینی در آن باقی مانده و توانایی تکثیر و تمایز به سلولهای مویی را دارند؛ اما تعداد این سلولها در پستانداران بسیار محدود بوده و به همین دلیل قابلیت بازسازی عملکرد شنوایی آسیب دیده را ندارند؛ این در حالی است که در گونههای دیگر چنین قابلیتی وجود دارد. به عنوان مثال در موش، جوجه پرندگان و بعضی ماهیها سلولهای مویی حلزون بعد از آسیب به طور خودبخود ترمیم میشوند. بنابراین یکی از سوالات اصلی در زمینه تحقیقات شنوایی، این است که چگونه میتوان به بازسازی سلولهای مویی در حلزون گوش انسان و بلوغ آنها برای ترمیم عملکرد شنیداری کمک کرد؟!
به گزارش مرکز ملی تحقیقات بیوتکنولوژی، دانشمندان موفق شدهاند که با استفاده از سلولهای بنیادی، سلولهای مویی را در محیط آزمایشگاه تولید کنند. در صورتی که بتوان این سلولهای بنیادی را به گوش داخلی (حلزون) پیوند زد، میتوانند سلولهای مشابه سلول مویی را در حلزون ایجاد کرده و به بازسازی فرایند شنوایی کمک کنند. متأسفانه تاکنون (یعنی تا پایان سال 2020 میلادی)، مطالعات انجام شده در این زمینه عمدتا” در آزمایشگاه و بر روی حیوانات بوده است و مطالعات انسانی هنوز به نتیجه قطعی نرسیدهاند تا بتوان به طور عمومی از آنها استفاده کرد؛ اما نتایج مطالعات حیوانی نیز تا حدودی امیدوارکننده است. به عنوان مثال، در آزمایشگاه مرکز پزشکی استنفورد فرایند تشکیل گوش موش در جنینی با استفاده از سلول های بنیادین شبیهسازی شده است و به گفته دانشمندان این مرکز، اگر بتوان سلول های بنیادین را از طریق جراحی به حلزون انسان پیوند زد، این سلولها میتوانند میلیونها سلول مویی را در حلزون تولید کرده و بدین طریق شنوایی هنجار را به افراد مبتلا به کم شنوایی حسی-عصبی بازگردانند. برخی دانشمندان نیز تلاش میکنند تا از طریق بازسازی نورونها (سلولهای عصب شنوایی) با سلول های بنیادین کم شنوایی را درمان کنند؛ ولی چالشهایی نیز در این راه وجود دارد؛ از جمله جلوگیری از مرگ سلول های بنیادین بعد از پیوند، تمایز (تغییر عملکرد) سلول های بنیادین به سلول مویی یا سلول عصب شنوایی بعد از پیوند و کنترل رشد سلولهای بنیادین و جلوگیری از ایجاد تومورهای سرطانی. اگرچه در حال حاضر دانشمندان میتوانند تقسیم سلول های بنیادین را در آزمایشگاه کنترل کنند؛ ولی هنوز قادر به کنترل رشد سلول های بنیادین در گوش داخلی حیوانات یا انسان نیستند. به گفته محققان هنوز حدود 10-5 سال مطالعه برای استفاده از سلول های بنیادین در درمان کم شنوایی انسان مورد نیاز است.
مشخصات و انواع سلول های بنیادین
در واقع بهتر است سلول های بنیادین را به عنوان سلولهای اصلی (مادر) بدن تعریف کنیم که به صورت تمایزنیافته و غیر-تخصصی باقی میمانند تا بتوانند مستقیما” به سلولهای تخصصیافته تبدیل شوند یا تقسیم میتوزی را برای ایجاد سلول-های بنیادین جدید ادامه دهند. امروزه سلول های بنیادین برای ترمیم آسیب سلولی و بهبود کاهش سلولی استفاده میشوند. انواع مختلفی از سلولهای بنیادین در درمان بیماریها استفاده میشوند. از جمله:
1- سلول های بنیادی/ اجدادی بالغ (Adult stem / progenitor cells):
این سلولها از دوران جنینی در اندامهای مختلف بدن باقی ماندهاند. سلول های بنیادی بالغ گوش در ارگان کورتی مستقر بوده و با کمک ژنهای متنوعی توانایی تکثیر و بازسازی سلول¬های مویی را کسب میکنند (البته در بالا اشاره کردیم که چون تعداد آنها کم است، سلول-های مویی به طور طبیعی قابل بازسازی نیستند).
2- سلول های بنیادی عصبی مشتق شده از گانگلیون مارپیچی (Spiral ganglion- derived neural stem cells (SGN-NSCs)):
این سلولها در مجاورت نورونهای گانگلیون مارپیچی (گانگلیون مارپیچی مجموعهای از نورونهای عصب شنوایی است که به سلولهای مویی متصل هستند) وجود داشته و قابلیت تبدیل به نورونهای فعال را دارند.
3- سلولهای بنیادی جنینی (Embryonic stem cells):
این سلولها از بلاستوسیت جنینی که سن آن حدود 5-4 روز است، استخراج شده و میتوانند انواع سلولها مانند سلولهای کبد، قلب، پانکراس و سلولهای عصبی را ایجاد کنند. بلاستوسیت در واقع توپی از سلولها است که چند روز پس از بارور شدن تخمک توسط اسپرم تشکیل میشود و حاوی سلول-های بنیادی است. این سلولها در گوش قادر به بازسازی هر سه لایه ساختار جنینی گوش (اکتودرم، مزودرم و اندودرم) هستند؛ به عبارت دیگر میتوانند هر بخشی از گوش را که آسیب دیده باشد، بازسازی کنند.
4- سلول های بنیادی پرتوان القایی (Inducible pluripotent stem cells):
این سلولها از بدن افراد بالغ استخراج شده، سپس یک سری تغییرات ژنتیکی در آنها ایجاد میشود که آنها را تبدیل به سلول بنیادین با قابلیت تکثیر و تمایز میکند. سلولهای فیبروبلاست پوست اولین سلول بنیادین ایجاد شده با این روش بودند. هدف از کاربرد این سلولها برای درمان بیماریها، جلوگیری از پس زدن سلولهای بنیادین پیوند شده توسط سیستم ایمنی بدن افراد است؛ زیرا این سلولهای بنیادی از بدن خود فرد گرفته شدهاند.
در مورد استفاده از سلول های بنیادین در درمان کم شنوایی چه میدانیم؟!
امروزه دو روش برای استفاده از سلول های بنیادین برای درمان کم شنوایی مورد آزمایش قرار گرفته اند:
1- تحریک سلول های بنیادین موجود در ارگان کورتی برای ترمیم سلول های مویی آسیبدیده و بازسازی فرایند شنوایی هنجار؛ همانطور که گفتیم، مشکل اصلی این روش، تعداد کم و ناکافی سلول های بنیادین است.
2- پیوند سلول های بنیادین از یک منبع خارجی به گوش داخلی؛ به عنوان مثال تزریق سلول های بنیادین از طریق دریچه گرد به داخل اسکالاتیمپانی و سپس تحریک آنها به مهاجرت به داخل اپیتلیوم حسی حلزون و یا پیوند مستقیم سلولهای بنیادین به داخل ارگان کورتی؛ مشکل اصلی در این روش این است که تراکم بالای پتاسیم و اتصالات محکم سلولهای دیواره ارگان کورتی، محیط آندولنف را برای زنده ماندن سلول های بنیادی پیوند شده نامساعد میکند. دانشمندان اکنون در تلاش هستند که راهی برای زنده ماندن سلولهای بنیادین بعد از پیوند پیدا کنند و در این مسیر روشهایی مانند جایگزین کردن آندولنف با مایعی شبیه به آن ولی سازگارتر با سلولهای بنیادین، تجویز داروهای ادرارآور برای کاهش تراکم پتاسیم در مایعات بدن از جمله آندولنف و تخریب اتصالات بین سلولی دیوارههای ارگان کورتی را مورد بررسی قرار دادهاند. هرچند تاکنون در زمینه کاربرد سلولهای بنیادین در درمان کم شنوایی انسان پیشرفتهای مهمی صورت گرفته است؛ اما هیچ یک از روشهای موجود آنقدر مطمئن نیستند که به طور بالینی مورد استفاده قرار گیرند.
لازم به ذکر است که در حال حاضر، دانشمندان در تلاش هستند که کم شنوایی حسی-عصبی اکتسابی را با استفاده از سلول-های بنیادین درمان کنند. کم شنوایی حسی-عصبی اکتسابی عبارتست از آسیب سلولهای مویی و یا عصب شنوایی بر اثر عفونتهای دوران بارداری، تولد زودرس، مشکلات حین تولد، مصرف داروهای اتوتوکسیک، مواجهه با نویز بلند و … . به عبارت دیگر در صورتی که ساختارهای حلزون گوش در جنینی تشکیل شده و سپس به هر دلیلی دچار آسیب شده باشند، ممکن است در آیندهای نه چندان دور با استفاده از سلولهای بنیادین قابل ترمیم باشند؛ اما اگر از همان ابتدا بخشی از ساختمان گوش تشکیل نشده باشد، هنوز احتمال تشکیل آن با این روش وجود ندارد.
در مطالعه ای که در سال 2018 انجام شد، سلولهای بنیادین خون بندناف به 11 کودک 6 ماهه تا 6 ساله که مبتلا به کم شنوایی حسی-عصبی متوسط تا شدید بودند، به صورت وریدی تزریق شد تا بررسی شود که آیا تزریق خون بندناف از لحاظ ایمنی بدن بیخطر است و آیا میتواند باعث بهبود شنوایی شود یا نه؟! این کودکان بعد از تزریق خون بندناف به مدت یک سال به صورت دورهای ارزیابی شدند. همه کودکان زنده مانده و هیچ یک از آنها عوارض جانبی نداشتند که نشاندهنده بیخطر بودن این روش است. همچنین در 5 نفر از 11 کودک، بعد از یک سال، آستانههای پاسخ شنیداری ساقه مغز (ABR) کاهش و توانایی بازشناسی گفتار در ادیومتری گفتاری افزایش یافت که نشاندهنده تأثیر سلولهای بنیادین بندناف در بهبود عملکرد شنوایی است. البته مطالعات بیشتری در این زمینه مورد نیاز است.
اگرچه تاکنون مطالعات مختلفی در مدلهای حیوانی اثبات کردهاند که میتوان از سلولهای بنیادین برای بازسازی سلول های مویی و عصب شنوایی در پستانداران استفاده کرد؛ اما در مورد درمان کم شنوایی حسی-عصبی با این روش در انسان، چالش-های زیادی پیش روی محققان است. از جمله احتمال تکثیر بیش از حد سلولهای بنیادین بعد از پیوند و ایجاد تومور سرطانی، احتمال تأثیر منفی پیوند سلول بنیادین بر کم شنوایی، احتمال رشد و تمایز نامناسب سلولها در محل پیوند و …. علاوه بر این، هزینه بالای درمان کم شنوایی با استفاده از سلول های بنیادین، سبب خواهد شد که بسیاری از بیماران مبتلا به کم شنوایی قادر به انجام آن نباشند. و مهمتر از همه این که در حال حاضر، حتی در مدلهای حیوانی، میزان موفقیت این روش به اندازهای نبوده است که بتوان با اطمینان آن را در انسان استفاده کرد. اما باز هم صرف نظر از این محدودیتها، نتایج تحقیقات نشان میدهد که این راهکار درمانی برای آسیبهای شنوایی امیدبخش است و ممکن است در آیندهای نزدیک همگانی شود.