تهران، اقدسیه، خیابان موحد دانش، نبش خیابان نیلوفر، ساختمان پزشکان صاحبقرانیه، طبقه 5، واحد 505
سرگیجه
 سرگیجه یکی از مهمترین دلایلی مراجعه بیماران به مراکز درمانی و کلینیکهای تخصصی مغز و اعصاب و همچنین گوش، حلق و بینی محسوب میشود. بر طبق نتایج بررسیهای آماری، شیوع سرگیجه در جمعیت کهنسالان در حدود 30 درصد است با این وجود بروز این علامت منحصر به محدوده سنی خاصی نبوده و در تمامی گروههای سنی مشاهده میشود. شیوع بالای سرگیجه در طیفهای سنی مختلف به ماهیت آن برمیگردد چرا که بیماریها و دلایل بسیار متعددی برای بروز آن وجود دارد. در این مقاله قصد داریم تا به توصیف برخی از مهمترین دلایل بروز سرگیجه بپردازیم.
سرگیجه یکی از مهمترین دلایلی مراجعه بیماران به مراکز درمانی و کلینیکهای تخصصی مغز و اعصاب و همچنین گوش، حلق و بینی محسوب میشود. بر طبق نتایج بررسیهای آماری، شیوع سرگیجه در جمعیت کهنسالان در حدود 30 درصد است با این وجود بروز این علامت منحصر به محدوده سنی خاصی نبوده و در تمامی گروههای سنی مشاهده میشود. شیوع بالای سرگیجه در طیفهای سنی مختلف به ماهیت آن برمیگردد چرا که بیماریها و دلایل بسیار متعددی برای بروز آن وجود دارد. در این مقاله قصد داریم تا به توصیف برخی از مهمترین دلایل بروز سرگیجه بپردازیم.
بیماریهای مغز و اعصاب:
از آنجایی که سرگیجه علامت مشترک بسیاری از بیماریهای مغز و اعصاب است، به هنگام بروز سرگیجه انجام بررسیهای لازم از نظر وجود این بیماریها در اولویت اول قرار دارد. از جمله مهمترین بیماریهایی که موجب بروز سرگیجه میشوند عبارتند از:
- تومورها: تومورهای مغزی به چند طریق میتوانند موجب بروز سرگیجه شوند. اول آنکه رشد این تومورها موجب افزایش فشار بر بافتهای پیرامون و اختلال در عملکرد آنها میشود. دوم آنکه فعالیت متابولیسمی (سوخت و ساز) این تومورها موجب اختلال در گردش طبیعی مواد مُغزی در مَغز میشود و سوم متاستاز (دست اندازی) این تومورهاست که میتواند بر وسعت مناطق درگیر افزوده و مشکلات بیشتری را برای بیمار به وجود آورد. البته خوشبختانه شیوع تومورهای مغزی بالا نبوده و پیشرفتهای علم پزشکی کمک شایانی به بهبود شرایط بیماران کرده است. اگر چه زمان مراجعه بیمار به پزشک بر میزان موفقیت این مداخلات پزشکی بسیار تاثیرگذار است. به همین دلیل تشخیص بههنگام تومورهای مغز و اعصاب از اهمیت بسیار بالایی برخوردار است. مهمترین تومورهایی که موجب بروز سرگیجه میشوند تومورهای زاویه پلی-مخچهای یا Cerebellopontine angle (CPA) هستند.
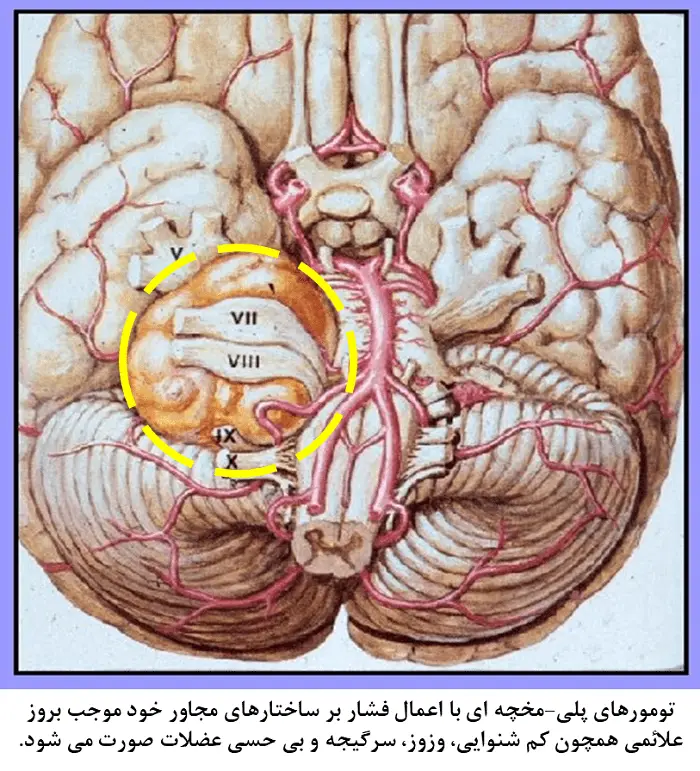 تومورهای پلی-مخچهای دارای چندین زیر مجموعه هستند از جمله:
تومورهای پلی-مخچهای دارای چندین زیر مجموعه هستند از جمله:
- Vestibular Schwannomas: در حدود 60 الی 90 درصد تومورهای CPA از نوع شوآنومای وستیبولار هستند. بیماران دارای این نوع تومور علائمی از جمله کم شنوایی یکطرفه، وزوز، آتاکسی(عدم هماهنگی عضلات بدن)، سرگیجه، احساس ضعف و بیحسی در عضلات صورت را تجربه میکنند. همگی این علائم به دلیل فشار این تومور بر ساختارهای عصبی مجاور خود ایجاد میشود.
- Meningiomas: مغز و نخاع به وسیله یک پرده چند لایه نام مننژ پوشانده شدهاند. در برخی از موارد سلولهای موجود در این پردهها سرطانی شده و شروع به اعمال فشار بر لایه زیرین خود یعنی بافت مغز مینمایند. خوشبختانه این تومورها در بیشتر موارد دارای سرعت رشد پایینی هستند.
- Epidermoid cysts: هنوز در خصوص ماهیت اصلی این تودهها اختلاف نظر وجود دارد. برخی از متخصصان این تودهها را تومور ندانسته و صرفا تجمعی از سلولهای پوستی میدانند که در طی دورانهای رشد و نمو مغز ظاهر میشوند. نقش عوامل ژنتیکی در بروز این تودهها بیش از سایر عوامل مطرح است.
- Facial nerve schwannomas: عصب فاسیال (عصب زوج هفتم مغزی) ارتباط نزدیکی با عصب شنوایی و تعادل (عصب زوج هشتم مغزی) دارد. به همین خاطر تومورهای این عصب موجب فشار به عصب شنوایی-تعادل و آسیب شنوایی و تعادل بیمار میشود. یکی از تومورهای خوشخیم عصب فاسیال، بر اثر رشد و تکثیر بیش از حد سلولهای شوآنومای این عصب ایجاد میشود. سلولهای شوآنوما در حقیقت سلولهای غیرعصبی و نگهبان هستند که در حاشیه اعصاب قرار دارند و وظیفه حفاظت از آنها را بر عهده دارند.
- Lipomas: گروهی از تومورهای نادر و با منشا جنینی هستند که به دلیل عدم نمو پرده مننژ در دوران جنینی ایجاد میشوند. این تومورها در اغلب موارد بدون علامت بوده و به طور اتفاقی طی تصوربرداری یافت میشوند.
- Trigeminal neuromas: تومورهایی نادر که بر روی عصب زوج پنجم مغز ظاهر میشوند و خود را به صورت ضعف در عضلات صورت (به ویژه لب پایین و گونه) نمایان میسازند.
- تومورهای Metastatic: در اصطلاح پزشکی به آنها تومورهای ثانویه گفته میشود چرا که این تومورها در واقع به دلیل متاستاز (مهاجرت) سلولهای سرطانی سایر اندامها مثل ریه، سینه، پوست، روده و یا غدد تیروئید ایجاد میشود.
یکی دیگر از تومورهایی که سرگیجه از علائم اصلی آنها محسوب میشود تومورهای مخچهای (Cerebellar) هستند. این گروه از تومورها علائمی از جمله آتاکسی، سردرد، سرگیجه و نیستاگموس (حرکات نامتعارف و غیر ارادی مردمک چشمها) را باعث میشوند.
- سکتههای مغزی: عواملی از جمله فشار خون بالا و یا مشکلات عروقی میتواند موجب خونریزی جزئی و یا وسیع مغزی و به دنبال آن تحت فشار قرار گرفتن بافت مغز شود. نشانه اولیه و بسیار مهم بروز سکتههای مغزی، سردردهای شدید و در ادامه احساس سرگیجه و خوابآلودگی است. علت بروز این علائم آن است که افزایش فشار بر مغز به مرور موجب تحریک گیرندههای درد در جمجمه و در ادامه کاهش هوشیاری و بروز کُما در فرد میگردد. بنابراین مسئله بسیار مهم در خصوص سکتههای مغزی جلوگیری از به خواب رفتن بیمار و مراجعه هر چه سریعتر به اورژانس است. دسته دیگری از سکتههای مغزی به دلیل توقف لحظهای (ایسکمی- Ischemia) خونرسانی به ساختارهای مهمی از جمله مخچه، ساقه مغز و یا گوش داخلی ایجاد میشود. این نقص در خونرسانی میتواند به صورت گذرا و یا طولانی اتفاق بیافتد. در موارد ایسکمی طولانی فرد بیمار به سرعت دچار ضعف، سرگیجه و افت هوشیاری پایدار میشود. در این موارد بیمار باید به سرعت به مراکز درمانی منتقل شود. درمواردی که ایسکمی به صورت گذرا در بیمار رخ میدهد. در این صورت فرد به صورت گذرا علائمی از جمله ضعف و بیحسی و همچنین اختلال تکلم را تجربه خواهد کرد. یکی از عوارض خطرناک بروز ایسکمیهای گذرا خطر سقوط بیمار (غش کردن) و وارد شدن ضربه به سر و گردن است.

- بیماری ام اس(Multiple Sclerosis): از جمله بیماریهای خودایمنی شایع بیماری ِام ِاس (MS) است. در این بیماری بافت مغز و اعصاب به وسیله سیستم ایمنی بدن مورد حمله واقع شده و دچار آسیب میشود. مهمترین جزء از سیستم عصبی که مورد حمله سیستم ایمنی قرار میگیرد، لایه میلین (Myelin Sheath) فیبرهای عصبی است. این لایه همچون یک غلاف بر روی فیبرهای عصبی را پوشانده و باعث افزایش سرعت حرکت جریانهای الکتریکی تولید شده توسط فیبرهای عصبی میشود.
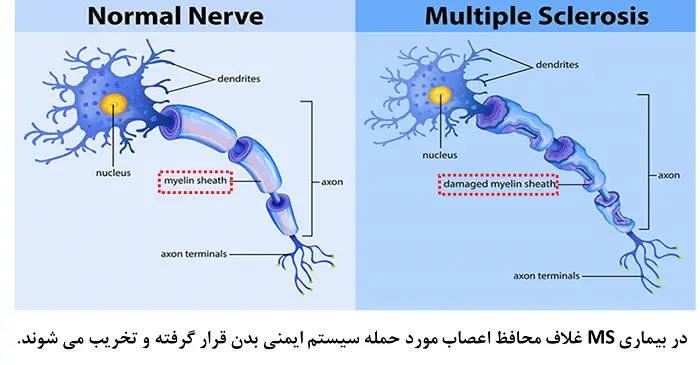 بدون وجود غلاف میلین در عمل پیامهای عصبی با سرعت بسیار پایینی در سیستم عصبی حرکت کرده و در نتیجه حرکات فرد بسیار کند خواهد شد. این بیماری دارای انواع مختلفی بوده اما مشخصه مشترک آن پیشرونده بودن است (به مرور بر میزان آسیب مغزی ایجاد شده به واسطه سیستم ایمنی افزوده میشود). بروز ناگهانی سرگیجه و عدم تعادل و همچنین احساس گِزگِز و بیحسی در عضلات دست و پا از جمله اولین علائم ابتلا به این بیماری است. مراجعه به موقع به پزشک و انجام مداخلات دارویی به موقع میتواند عوارض این بیماری را به میزان قابل توجهی تقلیل دهد. به علاوه بر طبق نتایج تحقیقات وسیع انجام شده، داروهای مختلفی برای کنترل بیماری ام اس و کاهش حملات آن معرفی شدهاند که دارای تاثیرات درمانی چشمگیر بوده است.
بدون وجود غلاف میلین در عمل پیامهای عصبی با سرعت بسیار پایینی در سیستم عصبی حرکت کرده و در نتیجه حرکات فرد بسیار کند خواهد شد. این بیماری دارای انواع مختلفی بوده اما مشخصه مشترک آن پیشرونده بودن است (به مرور بر میزان آسیب مغزی ایجاد شده به واسطه سیستم ایمنی افزوده میشود). بروز ناگهانی سرگیجه و عدم تعادل و همچنین احساس گِزگِز و بیحسی در عضلات دست و پا از جمله اولین علائم ابتلا به این بیماری است. مراجعه به موقع به پزشک و انجام مداخلات دارویی به موقع میتواند عوارض این بیماری را به میزان قابل توجهی تقلیل دهد. به علاوه بر طبق نتایج تحقیقات وسیع انجام شده، داروهای مختلفی برای کنترل بیماری ام اس و کاهش حملات آن معرفی شدهاند که دارای تاثیرات درمانی چشمگیر بوده است.
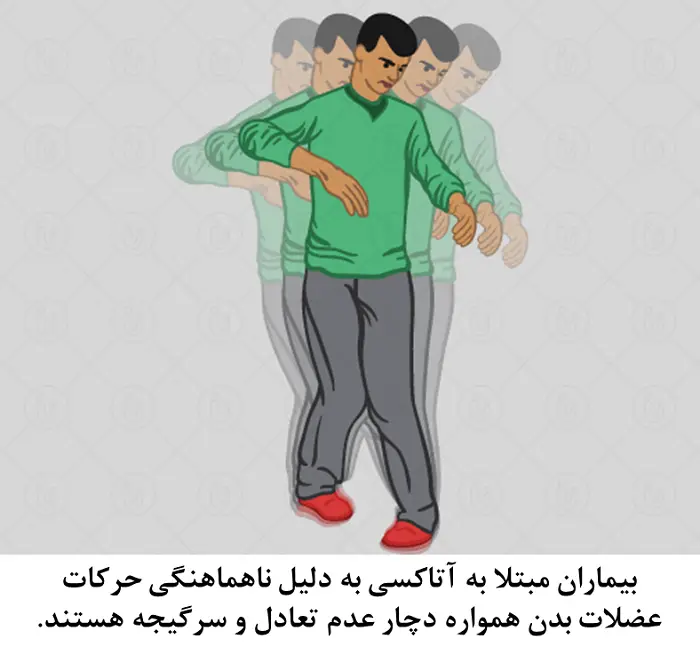
- آتاکسی: به حالتی گفته میشود که در آن فرد قادر به حرکات هماهنگ عضلات بدن خود نبوده و احساس عدم تعادل میکند. این بیماری انواع مختلفی دارد که در برخی از آنها به دلیل درگیر شدن عصب وستیبولار گوش داخلی (که در حفظ تعادل فرد نقش اساسی دارد) سرگیجه به عنوان یکی از علائم اصلی مطرح است. این بیماری اغلب الگویی توارثی دارد به این معنا که نخستین علائم فرد مبتلا از دوران کودکی ظاهر میشود اما در مواردی از جمله آتاکسی فردریخ (Friedeich Ataxia) دارای حالت پیشرونده بوده و علائم از سنین بالاتر آغاز میشود. این بیماری به مرور موجب از بین رفتن بخش قابل توجهی از اعصاب ستون فقرات و مخچه بیمار میشود.
- پارکینسون: یکی از بیماریهای سیستم عصبی که معمولا در سنین بالا شیوع بیشتری دارد بیماری پارکینسون است. دلیل اصلی بروز این بیماری همچنان نامشخص است اما به نظر میرسد یکی از دلایل آن کاهش نوع خاصی از ماده عصبی "دوپامین" در بدن است. این ماده وظیفه مهار اعصاب و عضلات را بر عهده دارد. با کاهش این ماده در بدن، فرد دچار لرزش مستمر دست و پا، اختلال در راه رفتن، هماهنگی بین عضلات و خشکی عضلات بدن میشود.
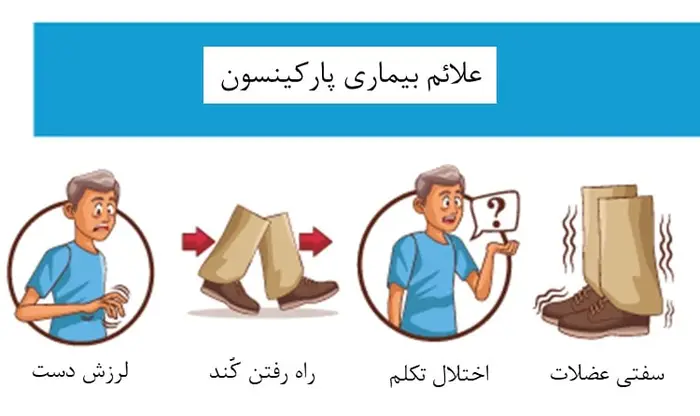 ابتلا به این بیماری منجر به بروز علائم ثانویهای نیز در بیمار میشود که احساس سرگیجه یکی از آنهاست. این احساس به ویژه در هنگام قرار گرفتن بیمار در موقعیت ایستاده بیشتر اتفاق میافتد. به نظر میرسد این علامت ارتباط مستقیم با مکانیزم بیماری پارکینسون ندارد بلکه صرفا به دلیل افت فشار خون این بیماران در حالت ایستاده اتفاق می-افتد.
ابتلا به این بیماری منجر به بروز علائم ثانویهای نیز در بیمار میشود که احساس سرگیجه یکی از آنهاست. این احساس به ویژه در هنگام قرار گرفتن بیمار در موقعیت ایستاده بیشتر اتفاق میافتد. به نظر میرسد این علامت ارتباط مستقیم با مکانیزم بیماری پارکینسون ندارد بلکه صرفا به دلیل افت فشار خون این بیماران در حالت ایستاده اتفاق می-افتد.
- میگرن: نشانه بارز این بیماری سردردهای پیوسته است که میتواند شکل ثابت و یا حالت ضربانی (سردردهای نبضدار) داشته باشد. بیماران مبتلا به میگرن علائمی همچون سرگیجه و یا حالت تهوع را نیز تجربه میکنند. در این حالت سرگیجه حتی میتواند در زمانهایی که سردرد هم وجود ندارند نیز اتفاق بیافتد. سرگیجههای میگرنی معمولا چند دقیقه تا چند ساعت به طول میانجامند و میتوانند به دنبال سردردهای بیمار و یا مواجهه فرد با نور و یا بو شدید ایجاد شوند.

بیماریهای قلب و عروق:
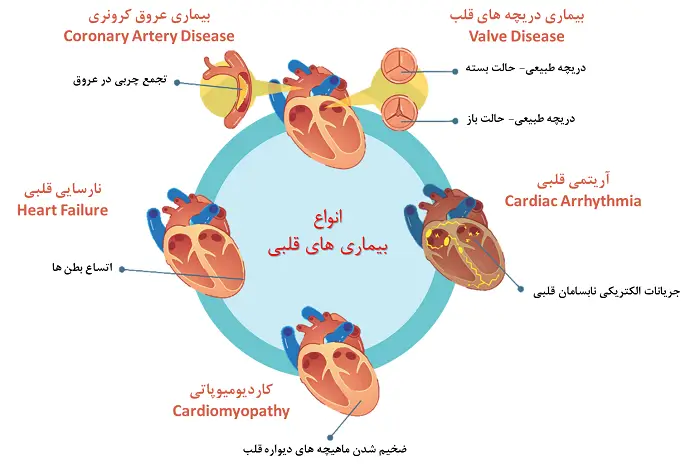
مشکلات در سیستم قلب و عروق بدن موجب اختلال در خونرسانی به اندامهای مهم بدن به خصوص مغز شده و به دنبال آن علائمی از جمله سردرد، سرگیجه، عدم تعادل و افت هوشیاری را ایجاد مینماید. البته ذکر این نکته ضروری است که احساس سرگیجه در بیماران مبتلا به مشکلات قلبی یک علامت ثانویه است و علائم اولیه بیماریهای قلبی مواردی از جمله درد قفسه سینه، درد کمر و گردن، تنگی نفس، حالت تهوع، رنگ پریدگی و یا کبودی لبها است. بنابراین در صورت مشاهده این علائم فرد میبایست به سرعت به مراکز درمانی منتقل شود. بیماریهای قلب و عروق منشاهای مختلفی دارند که به شرح ذیل است:
- بیماریهای مرتبط با عروق قلبی از جمله عروق کرونری: انسداد عروق خونرسان به عضلات قلب (عروق کرونری) به وسیله پلاکهای چربی که اصطلاحا به آن آرترواسکلروزیس گفته میشود عامل بروز این دسته از بیماریهای قلبی است. تشکیل این پلاکها موجب انسداد نسبی و یا مسدود شدن کامل عروق قلبی میشود. به دنبال این اتفاق خونرسانی به عضلات قلب دچار اختلال شده و در نتیجه این عضلات مواد مغذی لازم برای انقباض و پمپاژ خون در بدن را نخواهند داشت. به موجب این وقایع بیمار دچار حمله قلبی میگردد. این حمله قلبی خود را با علائمی از جمله درد و سنگینی قفسه سینه، تنگی نفس، احساس درد و بی حسی و سردی در دستها و پاها، درد در ناحیه کمر و یا گردن، استفراغ و خستگی مفرط نمایان میسازد.
- بیماریهای ناشی از تغییر در ضربان قلب (آریتمی): به حالتی گفته میشود که ضربان قلب بیش از حد تند و یا کند بوده و یا ضربانی غیر معمول داشته باشد. در این شرایط علائمی همچون درد در قفسه سینه، تنگی نفس، احساس سبکی سر و سرگیجه و افت هوشیاری ظاهر خواهد شد. افت هوشیاری و غش کردن بیمار از موارد خطرناک این بیماری است چرا میتواند موجب آسیب جدی سر و گردن شود. از جمله مهمترین دلایل بروز آریتمی قلبی میتوان به اختلال عروق کرونری، دیابت، مصرف مشروبات الکلی، استعمال دخانیات، فشار خون بالا، دیابت، استرس و تنش اشاره کرد.
- بیماریهای ناشی از اختلال دریچههای قلبی: همان طور که از نام این دسته مشخص است، اختلال در عملکرد دریچههای قلبی (میترال، سهلَتی، آئورت و ریوی) عامل اصلی بروز مشکل است. اختلال در این دریچهها حالات متنوعی دارد از جمله انسداد، نشت خون و یا افتادگی دریچهها. تمامی این موارد حکایت از عملکرد نامطلوب دریچههای قلب داشته و موجب بروز خستگی، تنگی نفس، ضربان غیرمعمول و یا از بین رفتن تعادل و غش کردن بیمار میشود.
- بیماریهای عضلات قلب (کاردیومیوپاتی): در این دسته از بیماریهای قلبی، عضلات قلب دچار سفت شدگی و کاهش انعطافپذیری میگردد. این بیماری در مراحل اولیه میتواند هیچ علامتی نداشته باشد اما به مرور و با پیشرفت آن، مشکلاتی از جمله تنگی نفس، تورم پاها، احساس خستگی، بینظمی ضربان قلب، سرگیجه و غش کردن بروز میکنند. کاهش خونرسانی به عضلات قلب که معمولا پس از سکته قلبی اتفاق میافتد، بیماریهای عفونی، مصرف برخی از داروها همچون داروهای شیمیدرمانی و همچنین عوامل ژنتیکی از مهمترین دلایلی است که موجب کاردیومیوپاتی میشود.
- نارسایی قلبی: منظور از نارسایی قلبی آن است که قلب توانایی لازم برای پمپاژ خون به سمت اندامها را ندارد. نتیجه این اختلال چیزی نیست جز کاهش اکسیژنرسانی به بخشهای مختلف بدن. به همین خاطر افراد مبتلا به نارسایی قلبی معمولا:
- صورتی رنگپریده و یا کبود دارند.
- پاها، شکم و دور چشم آنها متورم است.
- خیلی زود احساس خستگی و تنگی نفس میکنند.
- عفونتهای قلبی: زمانی که یک عامل عفونی (باکتری، ویروس و یا انگل) به لایه داخلی قلب و یا دریچههای آن حمله نماید، در اصطلاح به آن عفونت قلب گفته میشود. این عفونت موجب تب، تنگی نفس، احساس خستگی و ضعف، تورم پاها و شکم، تغییر در ریتم ضربان قلب، سرفه خشک مکرر و بثورات پوستی میشود.
بیماریهای داخلی:
حفظ شرایط پایدار برای کارکرد طبیعی بدن امری ضروری است. به همین خاطر بدن همواره در حال بررسی شرایط محیط بیرونی و تطبیق محیط درونی با شرایط محیط پیرامون است. چنانچه بدن به هر دلیلی قادر به کنترل این شرایط نباشد، علائم مختلفی در فرد ظاهر میشود که سرگیجه یکی از آنهاست. در ادامه قصد داریم تا به مهمترین دلایل و بیماریهای داخلی بپردازیم که موجب بروز سرگیجه میشوند. افت فشار خون: کاهش قابل توجه در فشار خون میتواند موجب تاری دید، خستگی، عدم تمرکز، سرگیجه، حالت تهوع و حتی غش کردن بیمار شود. افت فشار خون در برخی از شرایط بیشتر اتفاق میافتد از جمله:
- افت فشار ناشی از تغییر حالت: به حالتی گفته میشود که فشار خون فرد به هنگام تغییر حالت بدن از حالت خابیده به نشسته و یا از حالت نشسته به ایستاده، دچار افت قابل توجه شود. از جمله مهمترین دلایل بروز این حالت میتوان به کمآبی بدن، خابیدن به مدت طولانی، بارداری و مصرف برخی از داروها اشاره کرد. به علاوه این نوع از افت فشار خون در افراد سالمند شیوع بالاتری دارد.
- افت فشار ناشی از صرف وعده غذایی: زمانی اتفاق میافتد که فشار خون فرد در فاصله زمانی حدود 1 الی 2 ساعت بعد از صرف وعده غذایی دچار افت میشود. این حالت بیشتر در سالمندان، بیماران دیابتی و افراد مبتلا به بیماری پارکینسون دیده میشود. استفاده از وعدههای غذایی محتوی کربوهیدرات پایین، تقسیم وعدههای غذایی اصلی به چند قسمت و مصرف آن در چند مرحله و با فاصله زمانی، مصرف میان وعده، نوشیدن هر چه بیشتر آب و محدودیت مصرف الکل از راهکارهای بسیار موثر برای کاهش این مشکل است.
- افت فشار خون ناشی از ایستادن بیش از حد: ایستادن بیش از حد یکی از عوامل موثر بر افت فشار خون است. این شرایط شیوع بالاتری در کودکان و افراد جوان دارد. به نظر میرسد علت اصلی بروز این حالت کاهش خون رسانی به مغز و در نتیجه قطع ارتباط لحظهای مغز و قلب است.
- افت فشار خون بدون قاعده: در موارد نادری ابتلا به برخی از سندرومها میتواند موجب بروز افت فشار خون بدون هیچ قاعده مشخصی شود. یکی از مشهورترین این سندرومها Shy-Drager syndrome نام دارد. این سندروم با تاثیر بر سیستم مغز و اعصاب بیمار موجب اختلال در کنترل عملکردهایی همچون فشار خون، تنفس و گوارش میشود.
 نکته حائز اهمیت در خصوص افت فشار خون آن است که این حالت اگر چه حالتی گذرا بوده و ممکن است مشکل جدی برای فرد ایجاد نکند اما نباید فراموش کرد که کاهش فشار خون میتواند نشانهای از وقوع تغییراتی مهم در بدن باشد به همین خاطر نباید افت فشار خون را بیاهمیت تلقی کرد. در ادامه به مهمترین دلایل بروز افت فشار خون میپردازیم:
نکته حائز اهمیت در خصوص افت فشار خون آن است که این حالت اگر چه حالتی گذرا بوده و ممکن است مشکل جدی برای فرد ایجاد نکند اما نباید فراموش کرد که کاهش فشار خون میتواند نشانهای از وقوع تغییراتی مهم در بدن باشد به همین خاطر نباید افت فشار خون را بیاهمیت تلقی کرد. در ادامه به مهمترین دلایل بروز افت فشار خون میپردازیم:
- بارداری: در طی بارداری بارداری عروق خونی دچار اتساع قابل توجهی شده و همین مسئله سبب بروز افت فشار خون به خصوص در طول 24 هفته ابتدایی بارداری میشود. این اختلال معمولا پس از زایمان برطرف شده و فشار خون فرد به حالت پیش از بارداری برمیگردد.
- مشکلات قلبی: افت فشار خون میتواند به دلایلی از جمله سکته قلبی، نارسایی قلبی، اختلال در دریچههای قلب و همچنین کاهش ضربان قلب اتفاق بیافتد. چنانچه تمایل به مطالعه بیشتر در خصوص هر یک از این بیماریها دارید، میتوانید به قسمت مشکلات قلب و عروق در همین مقاله مراجعه فرمایید.
- اختلالات غدد درون ریز: افت قند خون (هایپوگلایسمی) و یا بالعکس قند خون بالا (دیابت) که به دلیل اختلال در غده پانکراس ایجاد میشود، از عوامل ایجاد کننده افت فشار خون هستند. به علاوه بیماریهایی همچون بیماری آدیسون (Addison’s Disease) که منجر به اختلال در عملکرد غدد پاراتیروئید و یا فوق کلیه میشوند، میتوانند افت فشار خون را به دنبال داشته باشند.
- کمآبی بدن: زمانی که بدن فرد آب کافی نداشته باشند، از میزان حجم خون بدن کاسته میشود. به دنبال آن فشار خون دچار افت شده میشود. ابتلا به تب بالا، استفراغ، اسهال شدید، استفاده بیش از حد از داروهای ادرار آور (مُدِر) و فعالیت شدید بدنی احتمال بروز کمآبی بدن را بسیار افزایش میدهد.
- خونریزی: از دست دادن مقادیر قابل توجهی از خون بدن به دنبال آسیبهای سطحی و یا خونریزیهای داخلی به مرور افت فشار خون را به دنبال خواهد داشت.
- عفونتها: یکی از خطرات ابتلا بدن به عفونتهای شدید، ورود عامل عفونی به خون بیمار است. این شرایط که اصطلاحا به آن عفونت خون (سِپتیسِمی) نامیده میشود در ادامه منجر به افت فشار بسیار شدید شده که بسیار خطرناک بوده و در قالب یک شوک شدید موجب کاهش هوشیاری بیمار میشود.
- واکنشهای آلرژیک: ورود ماده حساسیتزا (آلرژِن) به بدن منجر به واکنش بعضا شدید سیستم ایمنی بدن نسبت به آن میشود. یکی از مهمترین این واکنشها افت فشار خون قابل توجه بدن است. مواد حساسیتزا میتوانند ذرات گرد و خاک، گردههای گیاهان و یا حتی برخی از مواد دارویی باشند. یکی از معروفترین داروهایی که در برخی از افراد منجر به حساسیت شدید (شوک آنافیلاکسی) میشود، داروی پنیسیلین است. به همین دلیل همواره توصیه میشود که پیش از تزریق این آنتی بیوتیک، مقداری از دارو به صورت زیر جِلدی تزریق شده و در صورت مشاهده التهاب و قرمزی در محل تزریق، از مصرف مقادیر بالای آن اجتناب شود.
- کمبود مواد معدنی: ویتامینهایی همچون ویتامین B12 در کنار مواد معدنی فولات و آهن نقش اساسی در فرآیند تولید سلولهای خونی بر عهده دارند. لذا کمبود هر یک از این مواد منجر به بروز کمخونی (آنمی) و به دنبال آن افت فشار خون میشود.
- مصرف داروها: افت فشار خون میتواند به عنوان عوارض جانبی مصرف بعضی از گروههای دارویی باشد. مهمترین این گروههای دارویی عبارتند از: ♦ داروهای ادرار آور دیورتیک (Diuretics) همچون فروزماید (Furosemid/Lasix) و هیدروکلروتیازید (Hydrochlorothiazide/Microzide) ♦ داروهای فشار خون همچون آتنولول (Atenolol/Tenormin)، پروپرانولول (Propranolol/Inderal/Innopran XL/Hemangeol) و پرازاسین (Prazosin/Minipress). ♦ داروهای بیماری پارکینسون همچون Pramipexole/Mirapex و یا داروهای دارای عامل دارویی Levodopa ♦ گروهی از داروهای ضدافسردگی (Tricyclic antidepressant) از جمله Doxepin/Silenor و Imipramine/Tofranil
- فشار خون بالا: افزایش فشار خون علائم متفاوتی را در فرد میتواند ایجاد نماید که سرگیجه یکی از آنهاست. اگر چه علامتهای اصلی فشار خون بالا عبارتند از سردرد، تنگی نفس و یا خونریزی از بینی. با این وجود فشار خون بالا ممکن است هیچ علامتی در فرد ایجاد نکند. همین مسئله ممکن است جان بیمار را به خطر بیاندازد، چرا که فشار خون کنترلنشده در نهایت منجر به بروز سکته و یا ایست قلبی شود.
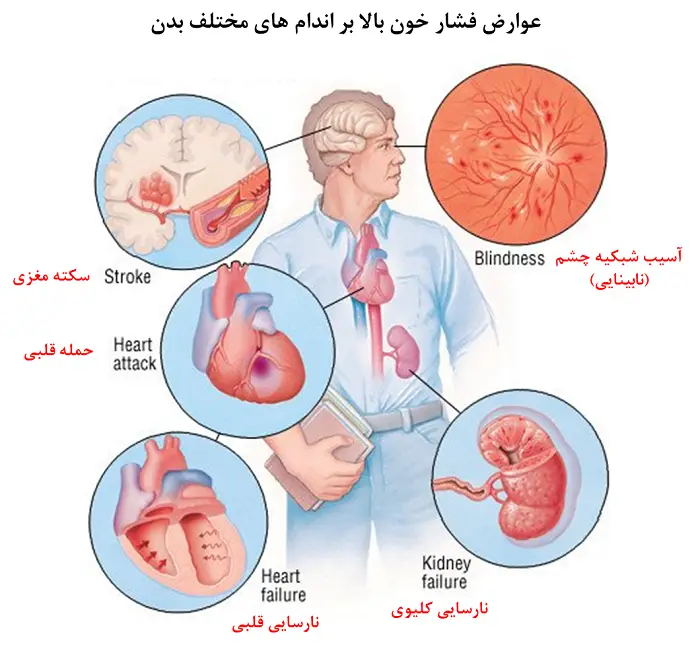 دلایل بروز فشار خون بالا عبارتند از: • ایست تنفسی (آپنه) در خواب: شایعترین نوع ایست تنفسی در خواب است که در آن عضلات حلق فرد به طور مکرر دچار انقباض شده و در نتیجه راه تنفس بیمار به طور متناوب مسدود میشود. مهمترین نشانه این نوع از ایست تنفسی، خروپف است. این اختلال در اکسیژن رسانی به مرور باعث فشار به سیستم قلب و عروق و افزایش فشار خون میشود. • مشکلات کلیوی: کلیه نقش اصلی را در تعیین محتویات و غلظت مواد محلول در خون را بر عهده دارد. هنگامی که کلیه عملکرد درستی نداشته باشد، حجم و ترکیبات خون دستخوش تغییرات جدی میشود. به همین دلیل یکی از عوارض جانبی اختلالات کلیوی، فشار خون بالاست. • تومورهای غدد فوق کلیه: غلظت دو ماده معدنی مهم در بدن یعنی یونهای سدیم و پتاسیم به وسیله هورمونهای مهم غدد فوق کلیه (یعنی آلدوسترون و کورتیزول) تعیین و تنظیم میشوند. این دو یون نقش اساسی در حفظ عملکرد قلب و عروق بر عهده دارند. هنگامی که غدد فوق کلیه دچار تومور میشوند به مرور از عملکرد اصلی خود فاصله گرفته و قادر نخواهند بود تا تعادل این دو ماده مهم را در بدن حفظ نمایند. در این شرایط با افزایش غیرطبیعی هورمون آلدوسترون، کلیهها مقادیر زیادی آب و سدیم را در بدن حفظ و به ازای آن مقادیر قابل توجهی یون پتاسیم را از طریق ادرار دفع میکنند. • مشکلات غده تیروئید و پارا تیروئید: زمانی که ترشحات غده تیروئید کمتر از میزان طبیعی (هایپوتیروئیدیسم) و یا بیشتر از از حد (هایپرتیروئیدیسیم) باشد، سوخت و ساز بدن دستخوش تغییرات جدی شده که یکی از پیامدهای آن افزایش فشار خون است. به علاوه غدد پاراتیروئیدی که در مجاورت غده تیروئید قرار دارند وظفه کنترل میزان کلسیم و فسفر بدن را بر عهده دارد. هنگامی که ترشحات این غدد بیش از حد طبیعی باشد (هایپرپاراتیروئیدیسم)، مقادیر کلسیم محلول در خون افزایش و در نتیجه فشار خون افزایش مییابد. • مصرف برخی از داروها: مصرف گروههای دارویی همچون مسکنها، قرصهای پیشگیری از بارداری، داروهای ضد افسردگی و یا داروهای مورد استفاده بعد از عمل پیوند اعضا از جمله مواردی هستند که فشار خون بالا از عوارض جانبی آنها محسوب میشوند. به علاوه نباید این نکته را فراموش کرد که افزایش فشار خون تنها به عنوان عارضه جانبی داروهای شیمیایی نبوده و حتی مصرف غیر اصولی داروها و مکملهای گیاهی نیز میتوانند موجب بروز فشار خون بالا شوند. • دیابت: مواجهه بدن با مقادیر بالای قند محلول در خون با روشهای متفاوتی صورت میگیرد. یکی از مهمترین راهکارهای بدن، دفع قند اضافی از طریق ادرار است. اما این مسئله سبب میشود تا به مرور اندام اصلی تولیدکننده ادرار یعنی کلیهها دچار اختلال شده و همین مسئله در ادامه افزایش فشار خون را به دنبال داشته باشد. • اضافه وزن و چاقی: افزایش توده بدنی موجب اضافه شدن مقادیر خون در گردش بدن میشود. همین مسئله در ادامه باعث افزایش فشار خون به دیوارههای عروقی میشود. مشکل دیگر افزایش وزن، تجمع چربی در بدن به ویژه در دیواره عروق است. این تجمع به مرور موجب تنگش عروق و انسداد آنها میشود که نتیجهای جز افزایش فشار خون ندارد. • سوابق خانوادگی: وجود عوامل توارثی تعیین کننده در مسئله فشار خون بالا مسئلهای اثبات شده است. به همین خاطر چنانچه فرد سوابق فشار خون بالا در بستگان نزدیک خود (والدین و یا خواهران و برادران) داشته باشد، میتوان احتمال ژنتیکی بودن این مشکل در بیمار را مطرح نمود. • فعالیت بدنی محدود: فعالیت بدنی محدود از چند جنبه میتواند منجر به افزایش فشار خون گردد از جمله افزایش وزن، غلظت خون و همچنین تجمع چربی در بخشهای مختلف بدن به ویژه عروق. • مصرف زیاد نمک: همان طور که پیش از این گفته شد، سدیم و پتاسیم دو ماده معدنی بسیار مهم در بدن هستند که نقش مهمی در حفظ فشار خون طبیعی بدن بر عهده دارند. به همین خاطر چنانچه رژیم غذایی ما دارای مقادیر بالایی از سدیم و یا مقادیر کمی از پتاسیم باشد، به مرور دچار فشار خون بالا خواهیم شد. • مصرف دخانیات و مشروبات الکلی: مصرف مقادیر قابل توجه از تنباکو، سیگار، مواد مخدری همچون کوکائین و آمفتامین و همچنین مصرف پیوسته الکل را باید به عنوان عوامل بسیار تاثیرگذار در افزایش فشار خون دانست. این مواد از طریق افزایش غلظت خون از یک سو و همچنین انسداد و آسیب به دیواره عروق از سوی دیگر، فشار خون بدن را به میزان قابل توجهی افزایش میدهند. به علاوه این مواد با تحریک ترشح هورمونهای نشاط در بدن (آدرنالین و نورآدرنالین) جریان و فشار خون را بالا میبرند. دفع این مواد چالش بعدی بدن است که موجب وارد شدن فشار زیاد به کلیهها شده و بیماریهایی از جمله نارساییهای کلیوی و فشار خون بالا را به دنبال خواهد داشت. • بارداری: بدن یک مادر در دوران حاملگی خود پیوسته دستخوش تغییرات جدی میشود. یکی از مهمترین این تغییرات افزایش قابل ملاحظه حجم خون بدن و همچنین رگسازی بالا در بدن است که به دلیل خونرسانی مناسب به جنین ایجاد میشود. اما نباید فراموش کرد که این فرآیند در ادامه میتواند فشار خون بالا را به دنبال داشته باشد. بنابراین چکاب پیوسته و منظم فشار خون از ملزومات قطعی دوران بارداری است. دیابت: سرگیجه از علائم اولیه نوسان قند خون است. به همین خاطر بیماران دیابتی همواره در معرض خطر سقوط ناشی از سرگیجه قرار دارند. بیماری دیابت از چند طریق میتواند موجب بروز سرگیجه شود: » دیابت موجب افت فشار خون و یا ابتلا به فشار خون بالا میشود. » دیابت سبب کمآبی بدن میشود. » دیابت منجر به اختلال در عملکرد مغز میشود. » افت قند خون حاصل از مصرف داروهای کنترل کننده قند خون همچون متفورمین و انسولین مجددا سبب اختلال در عملکرد مغز میشود. » دیابت خطر ابتلا به بیماریهای گوش داخلی به ویژه آسیب به سیستم وستیبولار گوش را به شدت افزایش میدهد. براساس نتایج تحقیقات انجام شده 6/53 درصد از بیماران دیابتی از مشکلات گوش داخلی رنج میبرند. در خصوص دیابت و مشکلات گوش داخلی در ادامه توضیحات بیشتری خواهیم داد. » قند خون بالا به مرور موجب آسیب جدی در اعصاب بدن (نوروپاتی) میشود. همین مسئله باعث میشود تا افراد مبتلا به دیابت در هنگام تغییر حالت بدن از حالت خابیده یا نشسته به حالت ایستاده، به دلیل ناهماهنگی عضلات بدن، احساس عدم تعادل و یا سقوط داشته باشند. » اختلال بینایی، عارضه مهم دیگر این بیماران است. قند خون بالای بیماران دیابتی آسیب به شبکیه چشم را منجر شده و سبب میشود تا این بیماران علائمی از جمله کاهش حدت بینایی و تاری دید را تجربه نمایند.
دلایل بروز فشار خون بالا عبارتند از: • ایست تنفسی (آپنه) در خواب: شایعترین نوع ایست تنفسی در خواب است که در آن عضلات حلق فرد به طور مکرر دچار انقباض شده و در نتیجه راه تنفس بیمار به طور متناوب مسدود میشود. مهمترین نشانه این نوع از ایست تنفسی، خروپف است. این اختلال در اکسیژن رسانی به مرور باعث فشار به سیستم قلب و عروق و افزایش فشار خون میشود. • مشکلات کلیوی: کلیه نقش اصلی را در تعیین محتویات و غلظت مواد محلول در خون را بر عهده دارد. هنگامی که کلیه عملکرد درستی نداشته باشد، حجم و ترکیبات خون دستخوش تغییرات جدی میشود. به همین دلیل یکی از عوارض جانبی اختلالات کلیوی، فشار خون بالاست. • تومورهای غدد فوق کلیه: غلظت دو ماده معدنی مهم در بدن یعنی یونهای سدیم و پتاسیم به وسیله هورمونهای مهم غدد فوق کلیه (یعنی آلدوسترون و کورتیزول) تعیین و تنظیم میشوند. این دو یون نقش اساسی در حفظ عملکرد قلب و عروق بر عهده دارند. هنگامی که غدد فوق کلیه دچار تومور میشوند به مرور از عملکرد اصلی خود فاصله گرفته و قادر نخواهند بود تا تعادل این دو ماده مهم را در بدن حفظ نمایند. در این شرایط با افزایش غیرطبیعی هورمون آلدوسترون، کلیهها مقادیر زیادی آب و سدیم را در بدن حفظ و به ازای آن مقادیر قابل توجهی یون پتاسیم را از طریق ادرار دفع میکنند. • مشکلات غده تیروئید و پارا تیروئید: زمانی که ترشحات غده تیروئید کمتر از میزان طبیعی (هایپوتیروئیدیسم) و یا بیشتر از از حد (هایپرتیروئیدیسیم) باشد، سوخت و ساز بدن دستخوش تغییرات جدی شده که یکی از پیامدهای آن افزایش فشار خون است. به علاوه غدد پاراتیروئیدی که در مجاورت غده تیروئید قرار دارند وظفه کنترل میزان کلسیم و فسفر بدن را بر عهده دارد. هنگامی که ترشحات این غدد بیش از حد طبیعی باشد (هایپرپاراتیروئیدیسم)، مقادیر کلسیم محلول در خون افزایش و در نتیجه فشار خون افزایش مییابد. • مصرف برخی از داروها: مصرف گروههای دارویی همچون مسکنها، قرصهای پیشگیری از بارداری، داروهای ضد افسردگی و یا داروهای مورد استفاده بعد از عمل پیوند اعضا از جمله مواردی هستند که فشار خون بالا از عوارض جانبی آنها محسوب میشوند. به علاوه نباید این نکته را فراموش کرد که افزایش فشار خون تنها به عنوان عارضه جانبی داروهای شیمیایی نبوده و حتی مصرف غیر اصولی داروها و مکملهای گیاهی نیز میتوانند موجب بروز فشار خون بالا شوند. • دیابت: مواجهه بدن با مقادیر بالای قند محلول در خون با روشهای متفاوتی صورت میگیرد. یکی از مهمترین راهکارهای بدن، دفع قند اضافی از طریق ادرار است. اما این مسئله سبب میشود تا به مرور اندام اصلی تولیدکننده ادرار یعنی کلیهها دچار اختلال شده و همین مسئله در ادامه افزایش فشار خون را به دنبال داشته باشد. • اضافه وزن و چاقی: افزایش توده بدنی موجب اضافه شدن مقادیر خون در گردش بدن میشود. همین مسئله در ادامه باعث افزایش فشار خون به دیوارههای عروقی میشود. مشکل دیگر افزایش وزن، تجمع چربی در بدن به ویژه در دیواره عروق است. این تجمع به مرور موجب تنگش عروق و انسداد آنها میشود که نتیجهای جز افزایش فشار خون ندارد. • سوابق خانوادگی: وجود عوامل توارثی تعیین کننده در مسئله فشار خون بالا مسئلهای اثبات شده است. به همین خاطر چنانچه فرد سوابق فشار خون بالا در بستگان نزدیک خود (والدین و یا خواهران و برادران) داشته باشد، میتوان احتمال ژنتیکی بودن این مشکل در بیمار را مطرح نمود. • فعالیت بدنی محدود: فعالیت بدنی محدود از چند جنبه میتواند منجر به افزایش فشار خون گردد از جمله افزایش وزن، غلظت خون و همچنین تجمع چربی در بخشهای مختلف بدن به ویژه عروق. • مصرف زیاد نمک: همان طور که پیش از این گفته شد، سدیم و پتاسیم دو ماده معدنی بسیار مهم در بدن هستند که نقش مهمی در حفظ فشار خون طبیعی بدن بر عهده دارند. به همین خاطر چنانچه رژیم غذایی ما دارای مقادیر بالایی از سدیم و یا مقادیر کمی از پتاسیم باشد، به مرور دچار فشار خون بالا خواهیم شد. • مصرف دخانیات و مشروبات الکلی: مصرف مقادیر قابل توجه از تنباکو، سیگار، مواد مخدری همچون کوکائین و آمفتامین و همچنین مصرف پیوسته الکل را باید به عنوان عوامل بسیار تاثیرگذار در افزایش فشار خون دانست. این مواد از طریق افزایش غلظت خون از یک سو و همچنین انسداد و آسیب به دیواره عروق از سوی دیگر، فشار خون بدن را به میزان قابل توجهی افزایش میدهند. به علاوه این مواد با تحریک ترشح هورمونهای نشاط در بدن (آدرنالین و نورآدرنالین) جریان و فشار خون را بالا میبرند. دفع این مواد چالش بعدی بدن است که موجب وارد شدن فشار زیاد به کلیهها شده و بیماریهایی از جمله نارساییهای کلیوی و فشار خون بالا را به دنبال خواهد داشت. • بارداری: بدن یک مادر در دوران حاملگی خود پیوسته دستخوش تغییرات جدی میشود. یکی از مهمترین این تغییرات افزایش قابل ملاحظه حجم خون بدن و همچنین رگسازی بالا در بدن است که به دلیل خونرسانی مناسب به جنین ایجاد میشود. اما نباید فراموش کرد که این فرآیند در ادامه میتواند فشار خون بالا را به دنبال داشته باشد. بنابراین چکاب پیوسته و منظم فشار خون از ملزومات قطعی دوران بارداری است. دیابت: سرگیجه از علائم اولیه نوسان قند خون است. به همین خاطر بیماران دیابتی همواره در معرض خطر سقوط ناشی از سرگیجه قرار دارند. بیماری دیابت از چند طریق میتواند موجب بروز سرگیجه شود: » دیابت موجب افت فشار خون و یا ابتلا به فشار خون بالا میشود. » دیابت سبب کمآبی بدن میشود. » دیابت منجر به اختلال در عملکرد مغز میشود. » افت قند خون حاصل از مصرف داروهای کنترل کننده قند خون همچون متفورمین و انسولین مجددا سبب اختلال در عملکرد مغز میشود. » دیابت خطر ابتلا به بیماریهای گوش داخلی به ویژه آسیب به سیستم وستیبولار گوش را به شدت افزایش میدهد. براساس نتایج تحقیقات انجام شده 6/53 درصد از بیماران دیابتی از مشکلات گوش داخلی رنج میبرند. در خصوص دیابت و مشکلات گوش داخلی در ادامه توضیحات بیشتری خواهیم داد. » قند خون بالا به مرور موجب آسیب جدی در اعصاب بدن (نوروپاتی) میشود. همین مسئله باعث میشود تا افراد مبتلا به دیابت در هنگام تغییر حالت بدن از حالت خابیده یا نشسته به حالت ایستاده، به دلیل ناهماهنگی عضلات بدن، احساس عدم تعادل و یا سقوط داشته باشند. » اختلال بینایی، عارضه مهم دیگر این بیماران است. قند خون بالای بیماران دیابتی آسیب به شبکیه چشم را منجر شده و سبب میشود تا این بیماران علائمی از جمله کاهش حدت بینایی و تاری دید را تجربه نمایند.  عادات ماهیانه: نوسان شدید هورمونهای استروژن و پروژسترون در مدت زمان عادت ماهیانه عوارضی همچون سرگیجه را به دنبال خواهد داشت. علت این مسئله عمدتا به بروز کمخونی، نوسان فشار خون و همچنین اختلالات خلقی این دوران مربوط میشود. به همین دلیل انتظار میرود سرگیجه حاصل از این دوران، پس از اتمام هر دوره قاعدگی برطرف میشود مگر آنکه عوارض ناشی از آن (به ویژه کمخونی ناشی از قاعدگی) به خوبی کنترل و جبران نشود. در این شرایط بهتر است از مشاوره پزشک زنان جهت برطرف کردن این مشکل استفاده کرد و از مصرف خودسرانه داروهای شیمیایی و گیاهی اجتناب کرد. یائسگی: سن شروع یائسگی در افراد مختلف وابسته به ژنتیک و سبک زندگی هر فرد است. با این حال انتظار میرود که هر خانم با رسدن به محدود سنی 50 سال، این مسئله را تجربه نماید. بروز یائسگی عوارض متعددی را بر روی بدن خواهد داشت که یکی از آنها احساس سرگیجه است. علت سرگیجه در این دوران افت تدریجی و عدم جایگزینی هورمونهای مهم استروژن و پروژسترون است. فقدان این هورمونها موجب افت قند خون، ابتلا به بیماریهای گوش داخلی (بخصوص سیستم وستیبولار)، نوسان فشار خون و احساس گُر گرفتگی، تغییر در عملکرد قلب و عروق و مغز و اعصاب و در نهایت تغییرات خلق و خو میشود که هر یک از آنها به تنهایی قادر به بروز سرگیجه در یک فرد هستند.
عادات ماهیانه: نوسان شدید هورمونهای استروژن و پروژسترون در مدت زمان عادت ماهیانه عوارضی همچون سرگیجه را به دنبال خواهد داشت. علت این مسئله عمدتا به بروز کمخونی، نوسان فشار خون و همچنین اختلالات خلقی این دوران مربوط میشود. به همین دلیل انتظار میرود سرگیجه حاصل از این دوران، پس از اتمام هر دوره قاعدگی برطرف میشود مگر آنکه عوارض ناشی از آن (به ویژه کمخونی ناشی از قاعدگی) به خوبی کنترل و جبران نشود. در این شرایط بهتر است از مشاوره پزشک زنان جهت برطرف کردن این مشکل استفاده کرد و از مصرف خودسرانه داروهای شیمیایی و گیاهی اجتناب کرد. یائسگی: سن شروع یائسگی در افراد مختلف وابسته به ژنتیک و سبک زندگی هر فرد است. با این حال انتظار میرود که هر خانم با رسدن به محدود سنی 50 سال، این مسئله را تجربه نماید. بروز یائسگی عوارض متعددی را بر روی بدن خواهد داشت که یکی از آنها احساس سرگیجه است. علت سرگیجه در این دوران افت تدریجی و عدم جایگزینی هورمونهای مهم استروژن و پروژسترون است. فقدان این هورمونها موجب افت قند خون، ابتلا به بیماریهای گوش داخلی (بخصوص سیستم وستیبولار)، نوسان فشار خون و احساس گُر گرفتگی، تغییر در عملکرد قلب و عروق و مغز و اعصاب و در نهایت تغییرات خلق و خو میشود که هر یک از آنها به تنهایی قادر به بروز سرگیجه در یک فرد هستند.
بیماریهای گوش:
این مسئله که گوش در حفظ تعادل نقش دارد را شاید بسیاری از افراد برای اولین بار شنیده باشند. نقش گوش در تعادل بدن مربوط به ساختار منحصر به فردی به نام سیستم دهلیزی (وستیبولار) میشود که در مجاورت حلزون گوش قرار دارد. اگر چه سیستم وستیبولار، ساختاری مستقل از حلزون گوش بوده و عملکردی متفاوت از آن دارد اما نتایج حاصل از تحقیقات حکایت از آن دارد که برخی از بیماریها و اختلالات گوش میتواند هر دو ساختار را به طور همزمان درگیر نماید. به همین دلیل ارزیابی شنوایی بیمار به هنگام بروز سرگیجه از ابزارهای مهم در جهت شناسایی نقش احتمالی گوش و به ویژه سیستم وستیبولار در بروز آن است. سوال مهمی که در اینجا وجود دارد آن است که سیستم وستیبولار دقیقا چه نقشی در حفظ تعادل بدن دارد و اختلالات آن منجر به بروز چه علائمی میشود. برای پاسخ به این سوال میبایست مروری اجمالی بر اجزاء سیستم وستیبولار داشته باشیم. سیستم وستیبولار (دهلیزی) گوش متشکل از سه لوله نیم دایرهای به نامهای مجاری نیمدایره فوقانی، تحتانی و خلفی، دو محفظه بیضی شکل به نامهای اتریکول و ساکول است. هر سه مجرای نیم دایره به محفظه اتریکول ختم میشوند. ارتباط اتریکول با محفظه ساکول نیز از طریق یک لوله برقرار میشود. نقش اصلی این ساختارها، حفظ تعادل بدن به هنگام چرخش سر به طرفین است. به عبارت بهتر زمانی که شما قصد دارید تا به یک جسم در سمت چپ و یا راست خود و یا حتی بالا و یا پایین سر خود نگاه کنید، این عملکرد طبیعی سیستم وستیبولار است که شما را قادر به این کار خواهد کرد. بدون وجود این سیستم شما قطعا با حرکت سر خود به طرفین دچار سرگیجه و تاری دید میشوید.  مبنای اصلی عملکرد سیستم وستیبولار برای انجام عملکرد طبیعی خود، استفاده از قوانین فیزیکی به ویژه قانون اینرسی است. به این صورت که درون مجاری نیم دایره و محفظههای اتریکول و ساکول مملوء از مایع است. هنگامی که شما سر خود را به یک سمت حرکت میدهید، مایعات درون این لولهها براساس قانون اینرسی در خلاف جهت حرکت سر شما، به حرکت درآمده و درون این لولهها و محفظهها حرکت میکنند. در انتهای هر مجرای نیمدایره، یک غشای ژلاتینی به نام کوپولا (Cupula) قرار دارد. در سطح زیرین این غشا سلولهای حسی ویژهای به نام سلولهای مویی وستیبولار (Vestibular Hair Cells) قرار دارند. حرکت مایع در درون لولهها موجب ایجاد فشار بر این غشای ژلاتینی شده و آن را به سمت چپ و یا راست خم میکند. انحراف غشای ژلاتینی کوپولا از محل اولیه خود سبب وارد شدن فشار بر سلولهای مویی وستیبولار میشود. این سلولها از جنس بافت عصبی بوده و حرکت موهای سطح آنها (ناشی از حرکت مایع اطراف آنها) منجر به تولید پیام عصبی میشود. پیامهای عصبی از طرف هر دو گوش تولید و به سمت مرکز اصلی فرماندهی تعادل بدن یعنی مخچه ارسال میشوند. از آنجایی که پیامهای ارسالی از سوی هر دو گوش با همدیگر متفاوت و یا به عبارت بهتر معکوس همدیگرند، مخچه از طریق مقایسه دو پیام متوجه حرکت سر و حتی جهت حرکت میگردد!
مبنای اصلی عملکرد سیستم وستیبولار برای انجام عملکرد طبیعی خود، استفاده از قوانین فیزیکی به ویژه قانون اینرسی است. به این صورت که درون مجاری نیم دایره و محفظههای اتریکول و ساکول مملوء از مایع است. هنگامی که شما سر خود را به یک سمت حرکت میدهید، مایعات درون این لولهها براساس قانون اینرسی در خلاف جهت حرکت سر شما، به حرکت درآمده و درون این لولهها و محفظهها حرکت میکنند. در انتهای هر مجرای نیمدایره، یک غشای ژلاتینی به نام کوپولا (Cupula) قرار دارد. در سطح زیرین این غشا سلولهای حسی ویژهای به نام سلولهای مویی وستیبولار (Vestibular Hair Cells) قرار دارند. حرکت مایع در درون لولهها موجب ایجاد فشار بر این غشای ژلاتینی شده و آن را به سمت چپ و یا راست خم میکند. انحراف غشای ژلاتینی کوپولا از محل اولیه خود سبب وارد شدن فشار بر سلولهای مویی وستیبولار میشود. این سلولها از جنس بافت عصبی بوده و حرکت موهای سطح آنها (ناشی از حرکت مایع اطراف آنها) منجر به تولید پیام عصبی میشود. پیامهای عصبی از طرف هر دو گوش تولید و به سمت مرکز اصلی فرماندهی تعادل بدن یعنی مخچه ارسال میشوند. از آنجایی که پیامهای ارسالی از سوی هر دو گوش با همدیگر متفاوت و یا به عبارت بهتر معکوس همدیگرند، مخچه از طریق مقایسه دو پیام متوجه حرکت سر و حتی جهت حرکت میگردد! 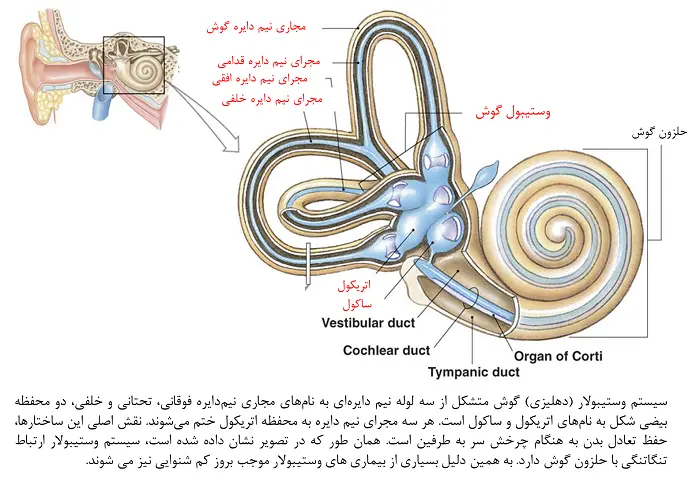 در کنار مجاری نیمدایره همان طور که پیش از این گفته شده دو محفظه بیضوی به نامهای اتریکول و ساکول قرار دارند. عملکرد دقیق این ساختارها هنوز در هالهای از ابهام است اما به نظر میرسد نقش اصلی آنها کمک به درک "شتاب" توسط مخچه است. مصداق بارز کارکرد این اندامها را میتوان به هنگام آغاز به حرکت یک اتومبیل و یا آسانسور مشاهده کرد. تصور کنید شما سوار بر یک اتومبیل و یا آسانسور هستید، زمانی که این وسایل شروع به حرکت میکنند، به مرور بر سرعت آنها افزوده میشود تا جایی که به یک سرعت ثابت (مطلوب) برسد. به این افزایش سرعت در اصطلاح فیزیک شتاب گفته میشود. اگر کمی با دقت به واکنش بدن خود در این شرایط فکر کنید متوجه خواهید شد که به هنگام شروع به حرکت هر دو وسیله، بدن شما تمایل به ماندن در شرایط قبلی را دارد (گویا لحظهای از حرکت جا میماند) و سپس مجددا با حفظ تعادل خود با شرایط جدید خود را تطبیق میدهد. برعکس این واکنش را به هنگام ترمز کردن ماشین در حال حرکت و یا آسانسور میبینید. در این حالت بدن شما همچنان تمایل به حرکت در جهت حرکت ماشین و یا آسانسور دارد اما به سرعت این حالت را اصلاح میکند و مانع از پرتاب شدن و یا افتادن فرد میشود. تمامی این واکنشهای پیچیده بدن حاصل عملکرد دقیق و حساس اتریکول (مسئول واکنش به شتاب افقی) و ساکول (مسئول واکنش به شتاب عمودی) سیستم وستیبولار است. این دو اندام این کار را به کمک بلورهایی کریستالی کربنات کلسیم به نام اتوکنیا (Otoconia) انجام میدهد. این بلورها بر روی یک غشای ژلاتینی (به نام ماکول-Macula) قرار گرفتهاند. به هنگام حرکات شتابدار، در ابتدا مایع درون سیستم وستیبولار در خلاف جهت حرکت سر به حرکت درمیآید. حرکت این مایع و برخورد آن با غشای ژلاتینی مملوء از بلورهای اتوکنیا موجب حرکت آنها میشوند. اما به دلیل وزن بیشتر این بلورها نسبت به مایع، خصلت اینرسی بیشتری به واسطه آنها تولید میشود (دیرتر به حرکت درمیآیند و از حرکت باز میایستند). همین مسئله سبب میشود تا این مجاری صرفا به حرکات شتابدار واکنش نشان داده و حرکت با سرعت ثابت موجب تحریک آنها نشود.
در کنار مجاری نیمدایره همان طور که پیش از این گفته شده دو محفظه بیضوی به نامهای اتریکول و ساکول قرار دارند. عملکرد دقیق این ساختارها هنوز در هالهای از ابهام است اما به نظر میرسد نقش اصلی آنها کمک به درک "شتاب" توسط مخچه است. مصداق بارز کارکرد این اندامها را میتوان به هنگام آغاز به حرکت یک اتومبیل و یا آسانسور مشاهده کرد. تصور کنید شما سوار بر یک اتومبیل و یا آسانسور هستید، زمانی که این وسایل شروع به حرکت میکنند، به مرور بر سرعت آنها افزوده میشود تا جایی که به یک سرعت ثابت (مطلوب) برسد. به این افزایش سرعت در اصطلاح فیزیک شتاب گفته میشود. اگر کمی با دقت به واکنش بدن خود در این شرایط فکر کنید متوجه خواهید شد که به هنگام شروع به حرکت هر دو وسیله، بدن شما تمایل به ماندن در شرایط قبلی را دارد (گویا لحظهای از حرکت جا میماند) و سپس مجددا با حفظ تعادل خود با شرایط جدید خود را تطبیق میدهد. برعکس این واکنش را به هنگام ترمز کردن ماشین در حال حرکت و یا آسانسور میبینید. در این حالت بدن شما همچنان تمایل به حرکت در جهت حرکت ماشین و یا آسانسور دارد اما به سرعت این حالت را اصلاح میکند و مانع از پرتاب شدن و یا افتادن فرد میشود. تمامی این واکنشهای پیچیده بدن حاصل عملکرد دقیق و حساس اتریکول (مسئول واکنش به شتاب افقی) و ساکول (مسئول واکنش به شتاب عمودی) سیستم وستیبولار است. این دو اندام این کار را به کمک بلورهایی کریستالی کربنات کلسیم به نام اتوکنیا (Otoconia) انجام میدهد. این بلورها بر روی یک غشای ژلاتینی (به نام ماکول-Macula) قرار گرفتهاند. به هنگام حرکات شتابدار، در ابتدا مایع درون سیستم وستیبولار در خلاف جهت حرکت سر به حرکت درمیآید. حرکت این مایع و برخورد آن با غشای ژلاتینی مملوء از بلورهای اتوکنیا موجب حرکت آنها میشوند. اما به دلیل وزن بیشتر این بلورها نسبت به مایع، خصلت اینرسی بیشتری به واسطه آنها تولید میشود (دیرتر به حرکت درمیآیند و از حرکت باز میایستند). همین مسئله سبب میشود تا این مجاری صرفا به حرکات شتابدار واکنش نشان داده و حرکت با سرعت ثابت موجب تحریک آنها نشود. 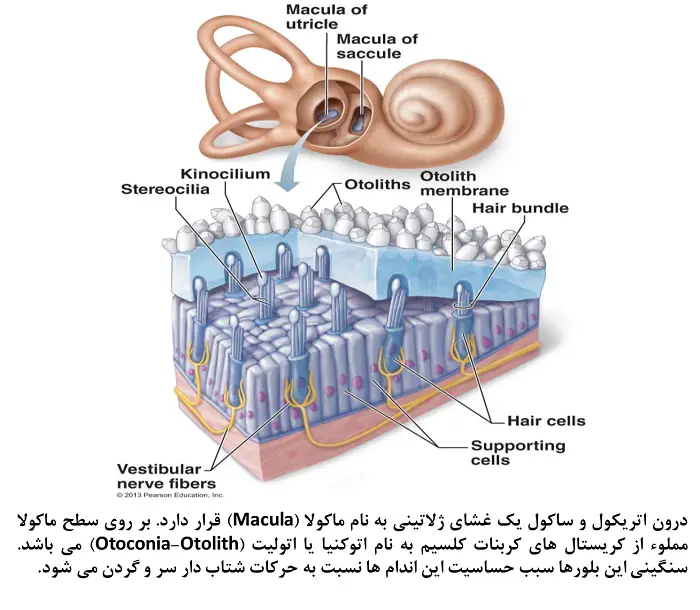 اختلال در هر یک ساختارهای وستیبولار میتواند منجر به بروز سرگیجه، تاری دید، عدم تعادل، استفراغ و حتی افتادن بیمار شود. در ادامه قصد داریم به برخی از مهمترین بیماریها و اختلالات سیستم وستیبولار بپردازیم: • سرگیجه وضیعتی خوشخیم (Benign paroxysmal positional Vertigo-BPPV): این نوع سرگیجه زمانی رخ میدهد که بلورهای کریستالی اتوکنیا به دلایل مختلف از جمله ضربه به سر و یا بیماری، از غشای ژلاتینی ماکول جدا شده و در داخل مایع سیستم وستیبولار معلق شوند. این بلورهای سرگردان با حرکت سر در داخل مایع وستیبولار به حرکت درآمده و از فضای اتریکول خارج میشوند. از آنجایی که مجاری نیمدایره با اتریکول در ارتباط هستند، این بلورها وارد این مجاری نیم دایره شده و به غشای ژلاتینی کوپولا میچسبند. وزن بالاتر این بلورها نسبت به مایع وستیبولار موجب سنگین شدن غشای ژلاتینی کوپولا میشوند. در نتیجه این غشا تحت تاثیر جاذبه به سمت پایین کشیده شده و فشار بیشتری به سلولهای مویی زیرین خود وارد میکنند. خم شدن موهای حسی این سلولها موجب ارسال پیام حسی -حرکت سر به طرفین- به سمت مخچه میشود. این در حالی است که این پیام غیرواقعی بوده و اصلا سر حرکتی به طرفین نداشته است. مخچه پس از دریافت این پیامها شروع به بررسی و مقایسه آن با اطلاعات دریافتی حس بینایی مینماید. اما مشکل اینجاست که در اینجا مخچه دچار یک تناقض آشکار میان پیام ارسالی از سیستم وستیولار و سیستم بینایی میشود و نتیجه این تناقض چیزی نیست جز احساس سرگیجه! به سرگیجه حاصل از معلق شدن بلورهای اتوکنیا در مایعات سیستم وستیبولار اصطلاحا سرگیجه وضعیتی خوشخیم گفته میشود. سرگیجه حاصل از این شرایط بسیار کوتاه (کمتر از یک دقیقه) و به صورت احساس چرخش کامل خود فرد و یا محیط پیرامون تجربه میشود. در اکثر موارد بیمار در نخستین مرتبه ابتلا به سرگیجه دچار حالت تهوع و یا استفراغ میشود. این نوع سرگیجه عمدتا به هنگام تغییر وضعیت بدن از حالت خابیده به نشسته و یا ایستاده ایجاد میشود. نمونه دیگری از این سرگیجه زمانی اتفاق میافتد که بیمار قصد چرخاندن سر به سمت بالا و یا برداشتن یک جسم از بالای سر خود را دارد. این نوع سرگیجه همانطور که از نامش مشخص است خوشخیم بوده و در صورت تشخیص صحیح آن به راحتی با انجام چند مانور درمانی به سر و گردن بیمار به طور کامل برطرف میشود. یکی از مهمترین عوامل تشدیدکننده سرگیجه بیمار در این حالت، حرکت سر و یا بدن است. • بیماری منیر(Meniere’s Disease): سیستم وستیبولار انسان مملوء از دو نوع مایع به نامهای آندولنف و پریلنف است. ترکیبات شیمیایی این دو ماده کاملا با همدیگر متفاوت است. بدون حضور این دو مایع عملا سیستم وستیبولار عملکرد خود را از دست خواهد داد. این دو مایع از طریق غشاهای بسیار نازکی از یکدیگر تفکیک شده و هیچگاه با هم ترکیب نمیشوند. با این وجود هر دو مایع به طور پیوسته در فضای سیستم وستیبولار در حال گردش (تولید و بازجذب) هستند. حال تصور کنید این مایعات در سیستم وستیبولار بیش از حد تولید و یا به میزان کم بازجذب شوند. در صورت چه اتفاقی خواهد افتاد؟ فشار مایعات درون گوش به میزان قابل توجهی افزایش یافته و شروع به وارد کردن فشار به محیط پیرامون خود به ویژه غشاهای آندولنف و پری لنف مینمایند. به دنبال این فشار فزاینده این غشاها دچار پارگی شده و دو مایع آندولنف و پریلنف با یکدیگر ادغام میشوند. به دنبال این فعل و انفعالات عملکرد سیستم وستیبولار مختل و فرد احساس سرگیجه بسیار شدید میکند. این سرگیجه معمولا تا چند دقیق و یا چند ساعت تا زمانی که مخچه بتواند به شرایط بدن مسلط شود، ادامه پیدا میکند. سرگیجههای حاصل از بیماری منیر معمولا به صورت حملهای و تکرارشونده هستند. به این معنا که به طور ناگهانی اتفاق میافتند و ممکن است پس از اتمام حمله تا چندین ماه اثری از بیماری و سرگیجههای آن وجود نداشته باشد. به علاوه بیماری منیر ممکن است صرفا موجب سرگیجه نگردد بلکه با ایجاد آسیب در حلزون گوش منجر به بروز کم شنوایی، کیپی و پری گوش، نوسان در شنوایی بیمار و همچنین صدای اضافه در گوش (وزوز) شود. در حال حاضر درمان قطعی برای این بیماری وجود ندارد و معمولا داروهای مورد استفاده (داروهای مُدِر و همچنین کورتون تراپی) برای کاستن از گستره حمله بیماری منیر و همچنین کنترل علائم آن است. با این وجود پژوهش¬ها انجام شده بر روی بیماران مبتلا به بیماری منیر نشان داده است که اصلاح سبک زندگی در کاهش عوارض این بیماری و پیشگیری از تکرار حملات آن بسیار مفید باشد. مواردی از جمله مصرف بسیار کم نمک و کافئین در کنار مدیریت اضطراب و همچنین پرهیز از انجام ورزش کوهپیمایی و یا مسافرت-های هوایی طولانی و مکرر (تغییر در فشار هوا منجر به تغییر در فشار مایع درون گوش داخلی میشود). • التهاب عصب وستیبولار (نوریت وستیبولار-Vestibular Neuritis): ورود عوامل عفونی به بدن میتواند موجب بروز عفونت و التهاب در سیستم وستیبولار به ویژه اعصاب آن گردد. به دنبال بروز این التهاب، اعصاب وستیبولار تحت فشار قرار گرفته و عملکردشان مختل میشود. از علائم اصلی این التهاب بروز سرگیجههای بسیار شدید و طولانی به مدت چند ساعت و یا چند روز است. بیماران مبتلا به این گونه از التهاب عمدتا به سختی میتوانند از جای خود بلند شوند. حتی بعد از اتمام فاز حملهای و حاد این بیماری، علائم سرگیجه خفیف و عدم تعادل تا چند روز باقی میماند. این نوع سرگیجه در موارد نادری موجب بروز کم شنواییهای شدید نیز میشود. این التهاب به کمک درمانهای دارویی به خوبی قابل کنترل است اما نباید فراموش کرد که عامل زمان در میزان اثربخشی داروها از اهمیت بسیار بالایی برخوردار است. چرا که هر چه اقدامات درمانی برای این بیماران دیرتر آغاز شود، احتمال بهبود سرگیجه و یا شنوایی بیمار به میزان قابل توجهی کاهش خواهد یافت. • لابیرنتیت (Labyrinthitis): یکی دیگر از انواع عفونتهای گوش داخلی است که در آن عامل عفونی (در بیشتر موارد ویروس) مستقیما بر روی حلزون و سیستم وستیبولار بدن تاثیر میگذارد. شاخصه اصلی ابتلا به این عفونت بروز سرگیجه شدید و ناگهانی، صدای اضافه در گوش و افت شنوایی شدید به ویژه در یک گوش است. به همین لابیرنتیت را میتوان نوعی سکته گوش (Sudden Deafness) در نظر گرفت (در صورت تمایل به مطالعه بیشتر در زمینه سکته گوش میتوانید به مطلبی با همین عنوان مراجعه نمایید). در این نوع عفونت نیز میزان موفقیت دارودرمانی به زمان مراجعه بیمار وابستگی زیادی دارد. چنانچه دریافت مداخلات دارویی در این بیماران با تاخیر صورت گیرد، شنوایی بیمار برای همیشه از دست خواهد رفت. • فیستول پریلنفاتیک (Perilymph fistula): تمام اجزای سیستم وستیبولار دارای یک دیواره دو لایه هستند. یک لایه بیرونی که از جنس استخوان بوده و یک لایه داخلی که غشایی است. لایه استخوانی سیستم وستیبولار ممکن است به دلایل متفاوتی از جمله ضربه، عفونت و یا حتی عوامل ژنتیکی به مرور نازک شده و یا دچار شکستگی و شکاف شود. در نتیجه ارتباط لایه غشایی سیستم وستیبولار با فضای بیرون برقرار میشود. اشکال جدی این برقراری ارتباط آن است که در این شرایط وارد شدن هر گونه ارتعاش به جمجمه (تکان دادن سر، فین کردن، مواجهه با اصوات بلند و یا حتی پلک زدن بیمار!) میتواند موجب ارتعاش غشا و مایعات سیستم وستیبولار شده و در بیمار سرگیجه ایجاد نماید. سرگیجههای حاصل از این بیماری از چند دقیقه تا چند ساعت ادامه خواهد داشت. نوعی ویژهای از فیستول پریلنفاتیک وجود دارد که در آن محل بروز شکاف اختصاصا در مجرای نیمدایره فوقانی بیمار است و به همین دلیل به آن شکاف در مجرای نیمدایره فوقانی (Superior Semicircular Canal Dehiscence) گفته میشود. شکاف در مجرای نیمدایره فوقانی میتواند منجر به بروز افت شنوایی در بیمار نیز شود. این بیماری فاقد درمان دارویی بوده و صرفا ترمیم لایه استخوانی با استفاده از روشهای جراحی را میتوان به عنوان راهکار درمانی آن در نظر گرفت. • میگرن وستیبولار: این اختلال در بیشتر موارد در بیماران با سابقه میگرن دیده میشود. از نظر معیار تشخیصی به افرادی این اختلال اطلاق میشود که حداقل 5 مرتبه سابقه ابتلا به علائم سرگیجه (با مدت زمان 5 دقیقه تا 72 ساعت) همزمان با علائم میگرن (سردرد نبضی در یک سمت سر، حساسیت به نور و صدا، مشاهده نقاط نورانی در میدان بینایی، تشدید سردرد با افزایش فعالیت بدنی) خود داشته باشند. سرگیجه این بیماران معمولا با فعالیت بدنی، مواجهه با نور زیاد و یا اصوات بلند، گرما و یا مصرف زیاد ادویهجات، چربی و یا قند ایجاد میشود. • نقص در خونرسانی به سیستم وستیوبلار (Transient Ischemic Attacks-TIA): عروق متعددی وظیفه تغذیه سیستم وستیبولار گوش داخلی را بر عهده دارند. چنانچه روند خونرسانی به سیستم وستیبولار به هر دلیلی دچار اختلال شود، فرد دچار سرگیجه میشود. سرگیجه ایجاد شده در این اختلالات معمولا به صورت گذرا بوده و پس از بهبود خونرسانی، به طور کامل برطرف میشود. مدت زمان بروز سرگیجه در این بیماران حدود 20 دقیقه است که معمولا با علائم نورولوژیک دیگر از جمله احساس کرختی و بیحالی، تاری دید و یا گِزگِز اندامها همراه است.
اختلال در هر یک ساختارهای وستیبولار میتواند منجر به بروز سرگیجه، تاری دید، عدم تعادل، استفراغ و حتی افتادن بیمار شود. در ادامه قصد داریم به برخی از مهمترین بیماریها و اختلالات سیستم وستیبولار بپردازیم: • سرگیجه وضیعتی خوشخیم (Benign paroxysmal positional Vertigo-BPPV): این نوع سرگیجه زمانی رخ میدهد که بلورهای کریستالی اتوکنیا به دلایل مختلف از جمله ضربه به سر و یا بیماری، از غشای ژلاتینی ماکول جدا شده و در داخل مایع سیستم وستیبولار معلق شوند. این بلورهای سرگردان با حرکت سر در داخل مایع وستیبولار به حرکت درآمده و از فضای اتریکول خارج میشوند. از آنجایی که مجاری نیمدایره با اتریکول در ارتباط هستند، این بلورها وارد این مجاری نیم دایره شده و به غشای ژلاتینی کوپولا میچسبند. وزن بالاتر این بلورها نسبت به مایع وستیبولار موجب سنگین شدن غشای ژلاتینی کوپولا میشوند. در نتیجه این غشا تحت تاثیر جاذبه به سمت پایین کشیده شده و فشار بیشتری به سلولهای مویی زیرین خود وارد میکنند. خم شدن موهای حسی این سلولها موجب ارسال پیام حسی -حرکت سر به طرفین- به سمت مخچه میشود. این در حالی است که این پیام غیرواقعی بوده و اصلا سر حرکتی به طرفین نداشته است. مخچه پس از دریافت این پیامها شروع به بررسی و مقایسه آن با اطلاعات دریافتی حس بینایی مینماید. اما مشکل اینجاست که در اینجا مخچه دچار یک تناقض آشکار میان پیام ارسالی از سیستم وستیولار و سیستم بینایی میشود و نتیجه این تناقض چیزی نیست جز احساس سرگیجه! به سرگیجه حاصل از معلق شدن بلورهای اتوکنیا در مایعات سیستم وستیبولار اصطلاحا سرگیجه وضعیتی خوشخیم گفته میشود. سرگیجه حاصل از این شرایط بسیار کوتاه (کمتر از یک دقیقه) و به صورت احساس چرخش کامل خود فرد و یا محیط پیرامون تجربه میشود. در اکثر موارد بیمار در نخستین مرتبه ابتلا به سرگیجه دچار حالت تهوع و یا استفراغ میشود. این نوع سرگیجه عمدتا به هنگام تغییر وضعیت بدن از حالت خابیده به نشسته و یا ایستاده ایجاد میشود. نمونه دیگری از این سرگیجه زمانی اتفاق میافتد که بیمار قصد چرخاندن سر به سمت بالا و یا برداشتن یک جسم از بالای سر خود را دارد. این نوع سرگیجه همانطور که از نامش مشخص است خوشخیم بوده و در صورت تشخیص صحیح آن به راحتی با انجام چند مانور درمانی به سر و گردن بیمار به طور کامل برطرف میشود. یکی از مهمترین عوامل تشدیدکننده سرگیجه بیمار در این حالت، حرکت سر و یا بدن است. • بیماری منیر(Meniere’s Disease): سیستم وستیبولار انسان مملوء از دو نوع مایع به نامهای آندولنف و پریلنف است. ترکیبات شیمیایی این دو ماده کاملا با همدیگر متفاوت است. بدون حضور این دو مایع عملا سیستم وستیبولار عملکرد خود را از دست خواهد داد. این دو مایع از طریق غشاهای بسیار نازکی از یکدیگر تفکیک شده و هیچگاه با هم ترکیب نمیشوند. با این وجود هر دو مایع به طور پیوسته در فضای سیستم وستیبولار در حال گردش (تولید و بازجذب) هستند. حال تصور کنید این مایعات در سیستم وستیبولار بیش از حد تولید و یا به میزان کم بازجذب شوند. در صورت چه اتفاقی خواهد افتاد؟ فشار مایعات درون گوش به میزان قابل توجهی افزایش یافته و شروع به وارد کردن فشار به محیط پیرامون خود به ویژه غشاهای آندولنف و پری لنف مینمایند. به دنبال این فشار فزاینده این غشاها دچار پارگی شده و دو مایع آندولنف و پریلنف با یکدیگر ادغام میشوند. به دنبال این فعل و انفعالات عملکرد سیستم وستیبولار مختل و فرد احساس سرگیجه بسیار شدید میکند. این سرگیجه معمولا تا چند دقیق و یا چند ساعت تا زمانی که مخچه بتواند به شرایط بدن مسلط شود، ادامه پیدا میکند. سرگیجههای حاصل از بیماری منیر معمولا به صورت حملهای و تکرارشونده هستند. به این معنا که به طور ناگهانی اتفاق میافتند و ممکن است پس از اتمام حمله تا چندین ماه اثری از بیماری و سرگیجههای آن وجود نداشته باشد. به علاوه بیماری منیر ممکن است صرفا موجب سرگیجه نگردد بلکه با ایجاد آسیب در حلزون گوش منجر به بروز کم شنوایی، کیپی و پری گوش، نوسان در شنوایی بیمار و همچنین صدای اضافه در گوش (وزوز) شود. در حال حاضر درمان قطعی برای این بیماری وجود ندارد و معمولا داروهای مورد استفاده (داروهای مُدِر و همچنین کورتون تراپی) برای کاستن از گستره حمله بیماری منیر و همچنین کنترل علائم آن است. با این وجود پژوهش¬ها انجام شده بر روی بیماران مبتلا به بیماری منیر نشان داده است که اصلاح سبک زندگی در کاهش عوارض این بیماری و پیشگیری از تکرار حملات آن بسیار مفید باشد. مواردی از جمله مصرف بسیار کم نمک و کافئین در کنار مدیریت اضطراب و همچنین پرهیز از انجام ورزش کوهپیمایی و یا مسافرت-های هوایی طولانی و مکرر (تغییر در فشار هوا منجر به تغییر در فشار مایع درون گوش داخلی میشود). • التهاب عصب وستیبولار (نوریت وستیبولار-Vestibular Neuritis): ورود عوامل عفونی به بدن میتواند موجب بروز عفونت و التهاب در سیستم وستیبولار به ویژه اعصاب آن گردد. به دنبال بروز این التهاب، اعصاب وستیبولار تحت فشار قرار گرفته و عملکردشان مختل میشود. از علائم اصلی این التهاب بروز سرگیجههای بسیار شدید و طولانی به مدت چند ساعت و یا چند روز است. بیماران مبتلا به این گونه از التهاب عمدتا به سختی میتوانند از جای خود بلند شوند. حتی بعد از اتمام فاز حملهای و حاد این بیماری، علائم سرگیجه خفیف و عدم تعادل تا چند روز باقی میماند. این نوع سرگیجه در موارد نادری موجب بروز کم شنواییهای شدید نیز میشود. این التهاب به کمک درمانهای دارویی به خوبی قابل کنترل است اما نباید فراموش کرد که عامل زمان در میزان اثربخشی داروها از اهمیت بسیار بالایی برخوردار است. چرا که هر چه اقدامات درمانی برای این بیماران دیرتر آغاز شود، احتمال بهبود سرگیجه و یا شنوایی بیمار به میزان قابل توجهی کاهش خواهد یافت. • لابیرنتیت (Labyrinthitis): یکی دیگر از انواع عفونتهای گوش داخلی است که در آن عامل عفونی (در بیشتر موارد ویروس) مستقیما بر روی حلزون و سیستم وستیبولار بدن تاثیر میگذارد. شاخصه اصلی ابتلا به این عفونت بروز سرگیجه شدید و ناگهانی، صدای اضافه در گوش و افت شنوایی شدید به ویژه در یک گوش است. به همین لابیرنتیت را میتوان نوعی سکته گوش (Sudden Deafness) در نظر گرفت (در صورت تمایل به مطالعه بیشتر در زمینه سکته گوش میتوانید به مطلبی با همین عنوان مراجعه نمایید). در این نوع عفونت نیز میزان موفقیت دارودرمانی به زمان مراجعه بیمار وابستگی زیادی دارد. چنانچه دریافت مداخلات دارویی در این بیماران با تاخیر صورت گیرد، شنوایی بیمار برای همیشه از دست خواهد رفت. • فیستول پریلنفاتیک (Perilymph fistula): تمام اجزای سیستم وستیبولار دارای یک دیواره دو لایه هستند. یک لایه بیرونی که از جنس استخوان بوده و یک لایه داخلی که غشایی است. لایه استخوانی سیستم وستیبولار ممکن است به دلایل متفاوتی از جمله ضربه، عفونت و یا حتی عوامل ژنتیکی به مرور نازک شده و یا دچار شکستگی و شکاف شود. در نتیجه ارتباط لایه غشایی سیستم وستیبولار با فضای بیرون برقرار میشود. اشکال جدی این برقراری ارتباط آن است که در این شرایط وارد شدن هر گونه ارتعاش به جمجمه (تکان دادن سر، فین کردن، مواجهه با اصوات بلند و یا حتی پلک زدن بیمار!) میتواند موجب ارتعاش غشا و مایعات سیستم وستیبولار شده و در بیمار سرگیجه ایجاد نماید. سرگیجههای حاصل از این بیماری از چند دقیقه تا چند ساعت ادامه خواهد داشت. نوعی ویژهای از فیستول پریلنفاتیک وجود دارد که در آن محل بروز شکاف اختصاصا در مجرای نیمدایره فوقانی بیمار است و به همین دلیل به آن شکاف در مجرای نیمدایره فوقانی (Superior Semicircular Canal Dehiscence) گفته میشود. شکاف در مجرای نیمدایره فوقانی میتواند منجر به بروز افت شنوایی در بیمار نیز شود. این بیماری فاقد درمان دارویی بوده و صرفا ترمیم لایه استخوانی با استفاده از روشهای جراحی را میتوان به عنوان راهکار درمانی آن در نظر گرفت. • میگرن وستیبولار: این اختلال در بیشتر موارد در بیماران با سابقه میگرن دیده میشود. از نظر معیار تشخیصی به افرادی این اختلال اطلاق میشود که حداقل 5 مرتبه سابقه ابتلا به علائم سرگیجه (با مدت زمان 5 دقیقه تا 72 ساعت) همزمان با علائم میگرن (سردرد نبضی در یک سمت سر، حساسیت به نور و صدا، مشاهده نقاط نورانی در میدان بینایی، تشدید سردرد با افزایش فعالیت بدنی) خود داشته باشند. سرگیجه این بیماران معمولا با فعالیت بدنی، مواجهه با نور زیاد و یا اصوات بلند، گرما و یا مصرف زیاد ادویهجات، چربی و یا قند ایجاد میشود. • نقص در خونرسانی به سیستم وستیوبلار (Transient Ischemic Attacks-TIA): عروق متعددی وظیفه تغذیه سیستم وستیبولار گوش داخلی را بر عهده دارند. چنانچه روند خونرسانی به سیستم وستیبولار به هر دلیلی دچار اختلال شود، فرد دچار سرگیجه میشود. سرگیجه ایجاد شده در این اختلالات معمولا به صورت گذرا بوده و پس از بهبود خونرسانی، به طور کامل برطرف میشود. مدت زمان بروز سرگیجه در این بیماران حدود 20 دقیقه است که معمولا با علائم نورولوژیک دیگر از جمله احساس کرختی و بیحالی، تاری دید و یا گِزگِز اندامها همراه است.
ضربه (تروما) سر:
سردرد و سرگیجه از شایعترین علائم پس از وارد شدن ضربه به سر است. بر طبق مطالعات انجام شده حدود 50 درصد از افراد تا یک ماه و 15 درصد تا یک سال پس از وارد شدن ضربه به سر از عوارض این اتفاق رنج میبرند. ضربه به سر با فشردن بافت مغز به دیوارههای استخوانی جمجمه سبب اختلال در خونرسانی، تغییر در فعالیتهای شیمیایی سلولهای مغز و همچنین التهاب در این اندام میشود. همین عوامل موجب میشود تا فرآیند رشد و ترمیم عصبی مغز (که به طور پیوسته و در تمام طول زندگی فرد در حال انجام است) دستخوش تغییرات جدی شود. تکرار این ضربات در فاصله زمانی کوتاه میتواند موجب افزایش التهاب و فشار درون جمجمه و به دنبال آن مرگ بیمار شود. 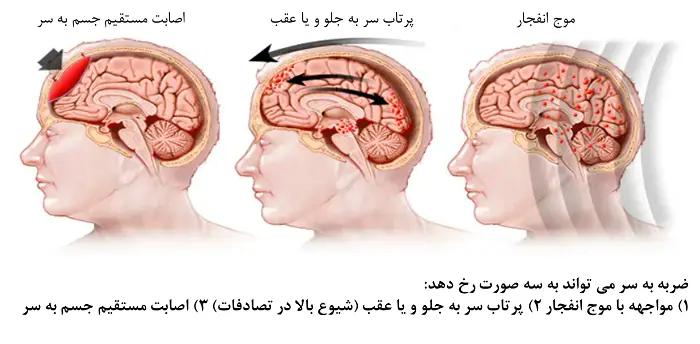 به علاوه ضربه به سر به دلایل مختلفی میتواند موجب بروز سرگیجه شود: • ضربه شدید به گوش داخلی (Labyrinthine Concussion): ارتعاش شدید ناشی از ضربه به سر میتواند به اندامهایی همچون گوش داخلی صدمات بسیار جدی ایجاد نماید. این ضربات موجب بروز خونریزیهای در فضای گوش داخلی، پارهشدن غشاهای درونی آن (همچون غشاهای حلزون گوش و سیستم وستیبولار) و از بین رفتن سلولها و بافت عصبی گوش داخلی به دنبال افزایش التهابات در این فضا شود. • اختلالات اعصاب وستیبولار: ضربه به سر با تغییر در فرآیند رشد و نمو عصبی، روند ارسال پیامهای عصبی از سوی سیستم وستیبولار به مخچه را دچار تغییرات متعدد مینماید. به دنبال این تغییرات سیستم عصبی فرد به ویژه مخچه قادر به حفظ تعادل فرد نخواهد بود. • سرگیجه وضعیتی خوش خیم (Benign paroxysmal positional Vertigo -BPPV): ضربه به سر موجب جدا شدن کریستالهای اتوکنیا موجود در سیستم وستیبولار و معلق شدن آنها در مایعات آن میشود. فرآیندی که احتمال بروز سرگیجههای BPPV را به شدت افزایش میدهد. • فیستول پریلنفاتیک (Perilymph fistula): ایجاد شکاف و یا حفره در بدنه استخوانی سیستم وستیببولار به دنبال ضربه به سر موجب ارتباط لایه غشایی درون این سیستم با فضای پیرامون میشود. در نتیجه این ارتباط تا مدتها بیمار به دنبال هرگونه حرکت و یا ارتعاش سر، عطسه و یا مواجهه با اصوات بلند دچار سرگیجههای شدید شود. • افزایش فشار مایع آندولنفاتیک ثانویه (ناشی از ضربه): درون گوش داخلی انسان (حلزون و سیستم وستیبولار) مملوء از مایع است که اصطلاحا به آنها مایع آندولنفاتیک گفته میشود. ضربه به سر با انسداد مجاری تخلیه مایعات گوش داخلی و در نتیجه اختلال در روند بازجذب این مایعات، موجب تجمع و افزایش فشار این مایعات در فضای گوش داخلی میشود. این افزایش فشار به مرور سبب پاره شدن غشاهای درونی گوش داخلی به ویژه سیستم وستیبولار و بروز سرگیجههای شدید میشود. • شکستگی محفظه استخوانی گوش داخلی (استخوان تمپورال): شکستگی در استخوانهای جمجمه از عوارض مهم ضربه به سر است . چنانچه این شکستگی در استخوان تمپورال یعنی همان محفظه استخوانی گوش داخلی اتفاق بیافتد میتواند موجب قطع اعصاب شنوایی و تعادل و یا تحلیل گوش داخلی (حلزون و سیستم وستیبولار) بیمار میشود.
به علاوه ضربه به سر به دلایل مختلفی میتواند موجب بروز سرگیجه شود: • ضربه شدید به گوش داخلی (Labyrinthine Concussion): ارتعاش شدید ناشی از ضربه به سر میتواند به اندامهایی همچون گوش داخلی صدمات بسیار جدی ایجاد نماید. این ضربات موجب بروز خونریزیهای در فضای گوش داخلی، پارهشدن غشاهای درونی آن (همچون غشاهای حلزون گوش و سیستم وستیبولار) و از بین رفتن سلولها و بافت عصبی گوش داخلی به دنبال افزایش التهابات در این فضا شود. • اختلالات اعصاب وستیبولار: ضربه به سر با تغییر در فرآیند رشد و نمو عصبی، روند ارسال پیامهای عصبی از سوی سیستم وستیبولار به مخچه را دچار تغییرات متعدد مینماید. به دنبال این تغییرات سیستم عصبی فرد به ویژه مخچه قادر به حفظ تعادل فرد نخواهد بود. • سرگیجه وضعیتی خوش خیم (Benign paroxysmal positional Vertigo -BPPV): ضربه به سر موجب جدا شدن کریستالهای اتوکنیا موجود در سیستم وستیبولار و معلق شدن آنها در مایعات آن میشود. فرآیندی که احتمال بروز سرگیجههای BPPV را به شدت افزایش میدهد. • فیستول پریلنفاتیک (Perilymph fistula): ایجاد شکاف و یا حفره در بدنه استخوانی سیستم وستیببولار به دنبال ضربه به سر موجب ارتباط لایه غشایی درون این سیستم با فضای پیرامون میشود. در نتیجه این ارتباط تا مدتها بیمار به دنبال هرگونه حرکت و یا ارتعاش سر، عطسه و یا مواجهه با اصوات بلند دچار سرگیجههای شدید شود. • افزایش فشار مایع آندولنفاتیک ثانویه (ناشی از ضربه): درون گوش داخلی انسان (حلزون و سیستم وستیبولار) مملوء از مایع است که اصطلاحا به آنها مایع آندولنفاتیک گفته میشود. ضربه به سر با انسداد مجاری تخلیه مایعات گوش داخلی و در نتیجه اختلال در روند بازجذب این مایعات، موجب تجمع و افزایش فشار این مایعات در فضای گوش داخلی میشود. این افزایش فشار به مرور سبب پاره شدن غشاهای درونی گوش داخلی به ویژه سیستم وستیبولار و بروز سرگیجههای شدید میشود. • شکستگی محفظه استخوانی گوش داخلی (استخوان تمپورال): شکستگی در استخوانهای جمجمه از عوارض مهم ضربه به سر است . چنانچه این شکستگی در استخوان تمپورال یعنی همان محفظه استخوانی گوش داخلی اتفاق بیافتد میتواند موجب قطع اعصاب شنوایی و تعادل و یا تحلیل گوش داخلی (حلزون و سیستم وستیبولار) بیمار میشود.
مشکلات گردن:
گردن به عنوان رابط سر به تنه، محل عبور بسیاری از عروق و اعصاب است. از این رو بروز مشکلاتی در ستون مهرهها و یا عضلات گردن میتواند بر روی عملکردهای بدن تاثیرگذار باشند. علت این مسئله آن است که این اختلالات (تنگی کانال نخاعی، بیرون زدگی و یا آتروز دیسک گردن) با ایجاد فشار بر روی عروق و اعصاب به نوعی ارتباط سر با تنه (به ویژه قلب) را دچار مشکل مینماید. سرگیجه به عنوان یکی از علائم مشکلات گردنی است. تحقیقات انجام شده بر روی افراد با شکایت گردن درد نشان از وجود درصد بالای گزارش سرگیجه در این جمعیت دارد. سرگیجههای گردنی نامی است که به این گروه از سرگیجهها اطلاق میشود. بیماران مبتلا به این اختلال پس از حرکت دادن سر و یا قرار دادن سر و گردن خود در یک پوزیشن به مدت طولانی، دچار سرگیجه و عدم تعادل میشوند. این علامت در بیشتر موارد با گردن درد، خشکی و محدودیت حرکتی گردن، درد در پشت سر و سردرد همراه بوده و با کاهش درد بیمار از میزان سرگیجه نیز کاسته میشود. خوشبختانه این نوع سرگیجه با انجام حرکات و تمرینات فیزیوتراپی و مراقبت به طور کامل برطرف میشود. در موارد محدودی نیز عمل جراحی تنها راهحل مشکل است البته این اعمال جراحی در اکثر موارد نه با هدف برطرف نمودن سرگیجه بیمار بلکه در جهت کاستن از درد و یا محدودیت حرکتی بیمار صورت می¬گیرد.
اختلالات روانشناختی:
بر طبق نتایج تحقیقات: 1. در 30 الی 50 درصد از بیماران با شکایت سرگیجه، هیچ اختلالی در اندامهای مختلف بدن یافت نمیشود. 2. میزان شیوع اختلالات روانشناختی (به ویژه اضطراب و افسردگی) در بیماران با شکایت سرگیجه بسیار بالاست. 3. احتمال بروز سرگیجه در بیماران با اختلالات روانشناختی بسیار بالاتر ( حدود 5 تا 15 برابر بیشتر) است. اما به راستی اختلالات روانشناختی چگونه موجب بروز سرگیجه میشوند؟ به جرات میتوان عنصر اصلی و بنیادین بسیاری از اختلالات روانشناختی از جمله افسردگی، فوبیا (ترس بیمارگونه)، وسواس فکری، حملات عصبی (panic attacks) و غیره، استرس و اضطراب دانست. تنش و اضطراب به روشهای گوناگون سبب ایجاد سرگیجه میشود:
- بروز سرگیجه به خصوص در مرتبه اول بسیار دلهره آور است. به خصوص اگر این سرگیجه در شرایط حساسی از جمله رانندگی و یا در حین یک جلسه کاری مهم اتفاق بیافتد. ناگهانی بودن سرگیجه از یک سو و ابهام بیمار در خصوص علل آن از سوی دیگر، از مهمترین مواردی است که موجب ایجاد اضطراب میشود. نکتهی مهمی که در اینجا وجود دارد آن است که اضطراب و استرس به خودی خود موجب تشدید سرگیجه بیمار میگردد. به عبارت دیگر میان سرگیجه و اضطراب یک مسیر رفت و برگشت (سیکل) وجود دارد که بروز هر یک موجب تشدید دیگری خواهد شد.
- بروز مشکلات وستیبولار و به تبع آن اضطراب حاصل از سرگیجههای وقت و بیوقت بیمار، به مرور موجب کاهش احساس اعتماد به نفس و انزوای بیمار میشود. از سوی دیگر کاهش تحرک بیمار و تمایل به نشستن و یا خوابیدن موجب تشدید سرگیجه بیمار میگردد.
- فشارهای عصبی با افزایش فشار خون و ضربان قلب میتوانند موجب بروز آسیبهای قلب و عروق (سکته و یا ایست قلبی)، مغز و اعصاب (سکته مغزی) و یا حتی اختلالات گوش داخلی (سکته گوش، بیماری منیر و یا اختلالات ایسکمیک در عروق وستیبولار) شوند و از این طریق به طور ثانویه در بیمار سرگیجه ایجاد نمایند.
- پدیده غش کردن نمونه دیگری از عوارض مواجهه با موقعیت استرسزاست. در این حالت که در اصطلاح پزشکی به آن Vasovagal گفته میشود، عروق بدن در پاسخ به شرایط پُر استرس به ناگهان متسع شده و همین امر سبب افت قابل توجه فشار خون بیمار میشود.
- افزایش ضربان و عمق تنفس (Hyperventilation) در موقعیتهای اضطرابی زمینه تشدید برخی از اختلالات گوش داخلی همچون فیستول پریلنف و بیماری منیر را فراهم میکند.
جمع بندی:
در این مقاله تلاش کردیم تا به مهمترین دلایل بروز سرگیجه بپردازیم. نکته مهم در خصوص تشخیص علل بروز سرگیجه، تشخیص نوع سرگیجه است. به طور کلی سرگیجه به دو دسته کلی تقسیم میشود:
- شبه سرگیجه (Dizziness): در این حالت بیمار احساس گیجی، سیاه رفتن چشمها و یا سبکی سر را تجربه میکند.
- سرگیجه واقعی(Vertigo): به شرایطی گفته میشود که بیمار احساس چرخش سریع خود و یا محیط پیرامون را گزارش میکند.
افتراق این دو حالت از یکدیگر در کنار توجه به سایر علائم بیمار میتواند به تشخیص افتراقی علت سرگیجه فرد بسیار کمک نماید.
| نوع سرگیجه | علل | سایر علائم |
| شبه سرگیجه یا احساس گیجی( Light headedness or Dizziness) | بیماریهای مغز و اعصاب | تومورها: سردرد، ضعف عضلانی (به ویژ0 عضلات صورت) سکته مغزی: سردردهای شدید و ناگهانی،، خواب آلودگی و افت هوشیاری ام اس: عدم تعادل، گزگز و بیحسی در عضلات دست و پا، تاری دید آتاکسی: عدم هماهنگی عضلات دست و پا، عدم تعادل پارکینسون: لرزش مداوم دست و پا، اختلال در راه رفتن، هماهنگی کم عضلات میگرن: سردردهای پیوسته (ثابت و یا ضربانی)، حساسیت به صدای بلند، نور و یا بو |
| بیماریهای قلب و عروق | انسداد عروق قلب (کرونری): درد و سنگینی قفسه سینه، تنگی نفس، احساس درد و بی حسی و سردی در دستها و پاها، درد در ناحیه کمر و یا گردن، استفراغ و خستگی مفرط آریتمی قلبی: درد در قفسه سینه، تنگی نفس، افت هوشیاری اختلالات دریچههای قلب: خستگی، تنگی نفس، ضربان غیرمعمول، عدم تعادل، غش کردن کاردیومیوپاتی: تنگی نفس، تورم پاها، احساس خستگی، بینظمی ضربان قلب، غش کردن نارسایی قلبی: کبودی و یا رنگ پریدگی، تورم پاها و دور چشمها، خستگی زودرس عفونتهای قلبی: تب، تنگی نفس، احساس خستگی و ضعف، تورم پاها و شکم، تغییر در ریتم ضربان قلب، سرفه خشک مکرر و بثورات پوستی | |
| مشکلات داخلی | افت فشار خون: تاری دید، خستگی، عدم تمرکز، حالت تهوع، غش کردن فشار خون بالا: سردرد، تنگی نفس، خونریزی از بینی دیابت: افزایش حجم ادرار، تشنگی مکرر، خشکی دهان یائسگی: افت قند خون، نوسان فشار خون، گُر گرفتگی، اختلالات خلق و خو عادت ماهیانه (قاعدگی): افت فشار خون، اختلالات خلقی، خستگی و بیحالی | |
| مشکلات گردنی | گردن درد، محدودیتهای حرکتی گردن، درد در ناحیه پشت سر، سردرد | |
| اختلالات روانشناختی | افزاش ضربان قلب و تنفس، غش کردن، افزایش فشار خون | |
| سرگیجه –Vertigo | ضربه به سر | بسته به محل وارد شدن ضربه علائم متفاوتی ایجاد مینماید |
| بیماریهای گوش | BPPV : مدت سرگیجه کوتاه (کمتر از یک دقیقه)، تشدید با حرکت سر و گردن منیر: مدت سرگیجه متوسط(چند دقیقه تا چند ساعت)، احساس کیپی در گوش، صدای اضافه (وزوز)، کمشنوایی، تشدید با تغییر درجه و یا فشار هوا (مسافرت هوایی یا کوهپیمایی) نوریت وستیبولار: مدت سرگیجه طولانی (چند ساعت تا چند روز) لابیرنتیت: مدت سرگیجه طولانی (چند ساعت تا چند روز)، کمشنوایی، صدای اضافه در گوش (وزوز) فیستول پریلنفاتیک: مدت سرگیجه متوسط(چند دقیقه تا چند ساعت)، کمشنوایی، تشدید در صورت مواجهه بیمار با اصوات بلند میگرن وستیبولار: سردرد نبضی در یک سمت سر، حساسیت به نور و صدا، مشاهده نقاط نورانی در میدان بینایی، تشدید سردرد با افزایش فعالیت بدنی، تشدید سرگیجه با فعالیت بدنی، مواجهه با نور زیاد و یا اصوات بلند، گرما و یا مصرف زیاد ادویهجات، چربی و یا قند TIA : احساس کرختی و بیحالی، تاری دید و یا گِزگِز اندامها |

