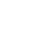لوزه چیست؟
لوزه ها توده هایی از جنس بافت لنفاوی هستند که در نزدیکی ورودی مجاری گوارشی و تنفسی قرار دارند و نقش کلیدی در سیستم ایمنی ما ایفا میکنند. این لوزهها یک ساختار دایره ای شکل را در ناحیه حلق تشکیل میدهند که به آن حلقه Waldeyer گفته میشود. این حلقه متشکل از لوزههای کامی (تونسیل)، لوزه حلقی (آدنوئید)، لوزه زبانی و لوزههای لولهای (در مجاورت شیپور استاش) می باشد. لوزه ها به عنوان خط مقدم، پاسخ دفاعی اولیه را به عوامل بیماری زایی که از راه دهان و یا از طریق سیستم تنفسی وارد بدن می شوند تولید میکنند. با این وجود ممکن است خود نیز درگیر عفونت شوند. عفونت های مزمن تونسیل و آدنوئید می تواند بر ساختارهای مجاور نیز تاثیر بگذارد. یکی از این ساختارها، شیور استاش است که التهاب و تورم لوزه موجب انسداد دهانه حلقی آن میشود و عملکرد آن را مختل می سازد. به عبارت دیگر مسدود شدن شیور استاش، مانع تهویه هوای فضای گوش میانی خواهد شد که در پی آن عفونتهای گوش میانی و کم شنوایی پیش خواهد امد. در این مقاله ابتدا به شرح التهاب لوزه های کامی (تونسیل) و حلقی (آدنوئید) و پس از آن به تاثیر آن بر عملکرد سیستم شنوایی پرداخته میشود.
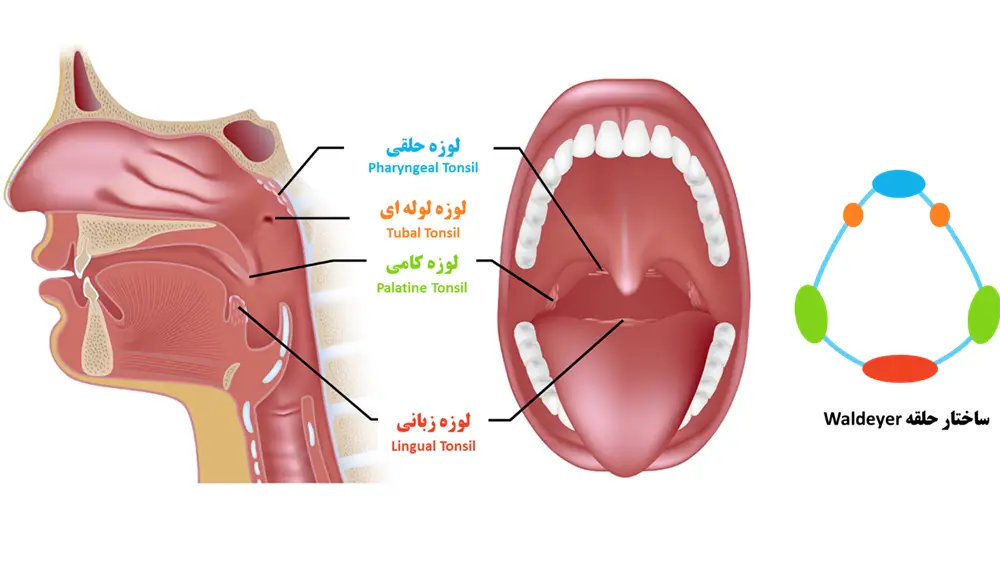
التهاب لوزه کامی (تونسیلیت)
محل استقرار لوزه ها به گونه ای است که به محض ورود عوامل بیماریزا از راه سیستم تنفسی یا گوارشی، سریعا آنها را به دام انداخته و شروع به تولید گلبولهای سفید میکنند. اگر خود لوزههای کامی دچار عفونت شوند به آن التهاب لوزه کامی یا tonsillitis گفته میشود. این عارضه در هر سنی میتواند رخ بدهد اما به طور کلی در کودکان شایعتر است. از جمله علائم آن میتوان به گلو درد، تورم لوزهها و تب اشاره کرد. طیف وسیعی از عفونت های باکتریایی و ویروسی میتوانند عامل بروز التهاب لوزه کامی باشند به همین دلیل این عارضه یک بیماری مسری تلقی میشود.
علل
لوزهها اولین خط دفاعی بدن در مقابل بیماریها هستند و با تولید گلبولهای سفید به بدن برای مبارزه با عفونتها کمک میکنند. در حقیقت نقش به دام انداختن ویروسها و باکترهایی را به عهده دارند که از طریق دهان یا بینی وارد بدن میشوند. شایع ترین ویروسی که منجر به التهاب لوزه میشود، ویروس سرماخوردگی و شایعترین باکتری نیز باکتری استرپتوکوک است.
آیا التهاب لوزه مسری است؟
التهاب لوزه یک بیماری مسری نیست اما عامل باکتریایی یا ویروسی ایجاد کننده آن میتواند از 24 تا 48 ساعت پیش از شروع علائم در فرد بیمار به سایرین منتقل شود. بعلاوه فرد بیمار حتی بعد از بهبودی علائم، قادر به انتشار عامل بیماریزا باشد.
علائم التهاب لوزه کامی
- گلو درد شدید
- مشکل یا درد در هنگام بلع
- گرفتگی صدا
- بوی بد دهان
- تب و لرز
- گوش درد
- گرفتگی گردن
- قرمز و متورم شدن لوزهها
- وجود نقاط سفید یا زرد بر روی لوزهها
در سنین پایین، ممکن است منجر به بی قراری، کم اشتهایی یا آبریزش بیش از حد هم بشود.
چه زمانی باید به پزشک مراجعه کرد؟
در صورت داشتن علائم زیر باید به پزشک متخصص مراجعه نمود:
- تب بالاتر از 5/39 درجه
- ضعف عضلات
- گرفتگی گردن
- گلو دردی که بیش از دو روز طول بکشد.
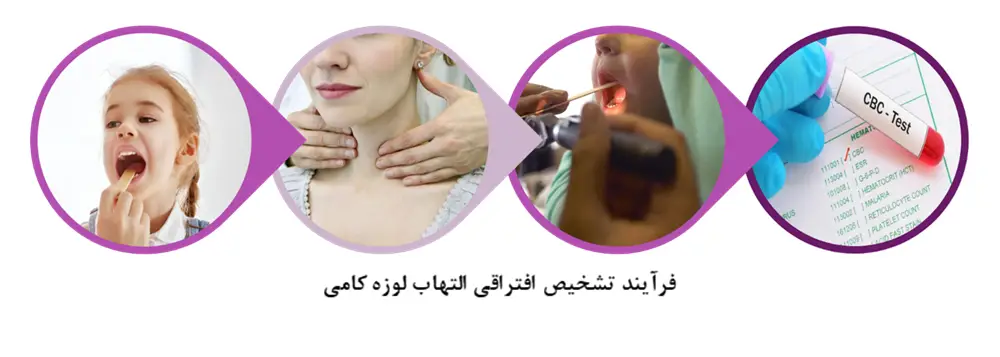
تشخیص
پزشکان با معاینه گلو به وجود یا عدم وجود التهاب لوزه پی و احتمالا گوشها و بینی فرد را بررسی میکنند. سپس با لمس گردن فرد به بررسی تورم غدد لنفاوی میپردازند. اما برای تشخیص عامل ایجاد کننده این التهاب که تعیین کننده رویکرد درمانی است، دو راه کار وجود دارد. در وهله اول با کشیدن گوش پاک کن های مخصوص واستریل به دیواره پشتی گلو از ترشحات حلقی فرد نمونه برداری کرده و آن را برای کشت به آزمایشگاه ارسال میکنند. البته برخی کلینیکها خود به ابزارهای لازم (rapid in-clinic test) مجهز بوده و نتیجه را طی چند دقیق اعلام میکنند. اگر نتیجه تست مثبت باشد به معنای وجود عفونت باکتریایی و اگر منفی باشد به معنای وجود عفونت ویروسی خواهد بود. اما معمولا پزشکان نتایج بررسیها آزمایشگاهی را معتبرتر می دانند. در وهله دوم با انجام یک آزمایش خون کامل (complete blood cell count – CBC) به تشخیص افتراقی عامل باکتریایی یا ویروسی التهاب لوزه میرسند.
درمان لوزه
در موارد خفیف به ویژه اگر عامل ویروسی همانند ویروس سرماخوردگی منجر به التهاب لوزه شود، نیازی به انجام مداخله درمانی و تچویز آنتی بیوتیک نیست، علائم طی 7 تا 10 روز رفع خواهند شد و صرفا درمانهای خانگی توصیه میگردد. درمانهای خانگی شامل موارد زیر میباشد:
- استراحت و خواب کافی
- نوشیدن آب کافی برای مرطوب نگه داشتن گلو و پیشگیری از کم آبی بدن.
- نوشیدن مایعات گرم و خوراکیهای سرد مانند بستنی یخی برای تسکین درد گلو
- قرقره کردن آبنمک
- مرطوب نگهداشتن هوای محیط خانه
- پرهیز از مواد غذایی محرک و دود سیگار
- کنترل درد و تب با استفاده از قرص ایبوپروفن یا استامینوفن
در موارد شدیدتر التهاب لوزه که بواسطه عامل باکتریایی ایجاد شده باشد، استفاده از آنتیبیوتیکها و یا جراحی برداشتن لوزه توصیه میشود.
آنتی بیوتیکها
اگر یک عامل باکتریایی علت التهاب لوزهها باشد، پزشکان یک دوره مصرف آنتی بیوتیک را توصیه خواهند کرد. معمولا یک دوره 10 روزه پنیسیلین خوراکی تجویز میشود و در مواردی که حساسیت به پنیسیلین مطرح باشد، از جایگزینهای دیگر استفاده خواهد شد. بسیار اهمیت دارد که حتما طول دوره درمان تکمیل شود، حتی اگر پس از چند روز همه علائم فرد بهبود پیدا کرده باشد. بعلاوه لازم به ذکر است که گرچه آنتی بیوتیکها روند بهبودی علائم را تسریع میکنند اما همواره خطر افزایش مقاومت بدن به آنتی بیوتیک و دیگر عوارض جانبی مانند اتوتوکسیسیتی را در پی دارند.
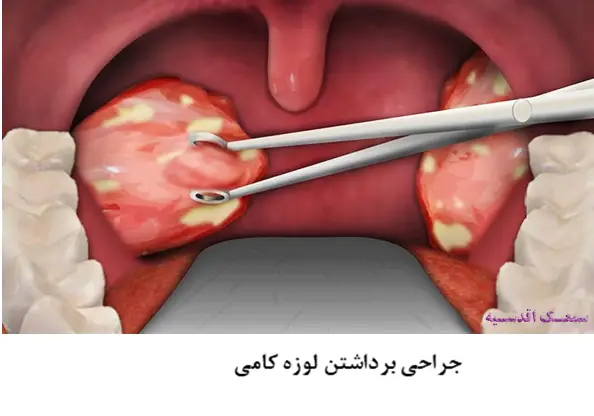
تونسیلکتومی
به عمل جراحی برداشتن لوزهها، تونسیلکتومی گفته میشود. در موارد التهاب مزمن یا تکرار شونده لوزه و یا مواردی که علائم پیچیده و مقاوم به درمانهای دارویی ایجاد کند، متخصصین عمل جراحی تونسیلکتومی را توصیه میکنند. اگر فرد طی یک سال، 5 الی 7 بار دچار التهاب لوزه شود، تونسیلکتومی گزینه درمانی مناسبی خواهد بود. به علاوه این روش درمانی به رفع مشکلات تنفسی و بلع بیمار نیز کمک قابل توجهی مینماید. معمولا بیمارانی که تحت جراحی تونسیلکتومی قرار می گیرند در همان روز عمل ترخیص میشوند اما فرآیند بهبودی کامل یک الی دو هفته طول خواهد کشید.
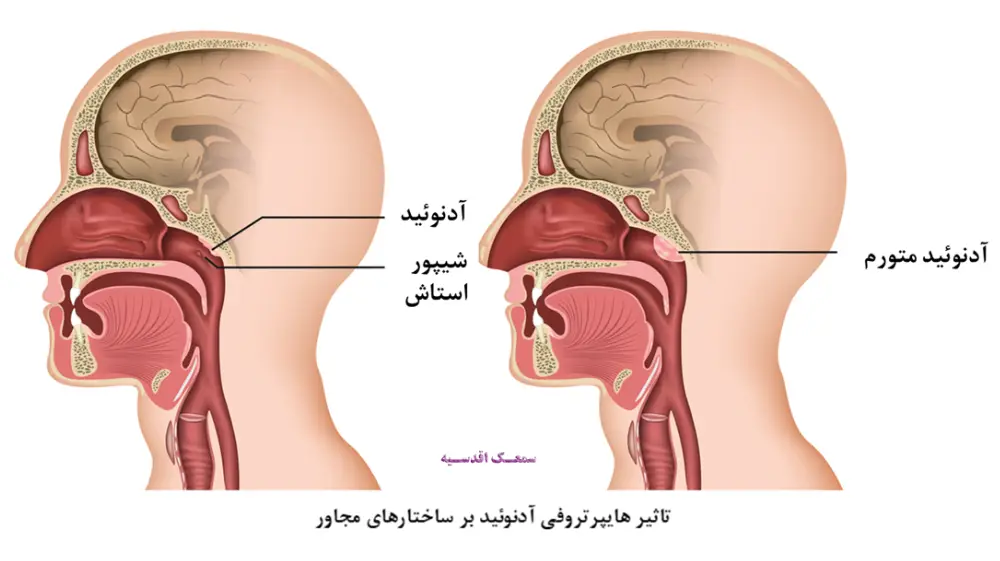
هایپرتروفی آدنوئید (لوزه حلقی)
آدنوئید ساختاری کوچک در انتهای بینی و بالای گلو است و به عنوان بخشی از سیستم ایمنی، به عوامل بیماریزایی که وارد مسیر تنفسی و حلق میشوند پاسخ دفاعی میدهد. هایپرتروفی آدنوئید به معنای بزرگ شدن آدنوئید یا همان لوزه حلقی است که منجر به انسداد و یا التهاب مزمن در فضای حلق و بینی (نازوفارنگس) میگردد. آدنوئیدیت نیز به التهاب آدنوئید بزرگ شده گفته میشود. هایپرتروفی آدنوئید میتواند منجر به عوارض متعدد سیستمیک و موضعی در گوش و بینی گردد. از آنجا که آدنوئید به صورت طبیعی در دوران نوجوانی شروع به کوچک شدن می کند، شیوع این عارضه در کودکان بین یک تا شش سال بیشتر است.
هایپرتروفی آدنوئید زمانی به عنوان یک بیماری در نظر گرفته میشود که بیمار علائم و نشانههای انسداد و التهاب مزمن حلق و بینی را تجربه کند. اگر انسداد نسبی ایجاد شود تنها پیامدهای آن بسته شدن راه تنفس از بینی و ناتوانی در تخلیه ترشحات بینی خواهد بود. انسداد کامل راه هوایی بینی موجب تنفس دهانی و به مرور زمان بروز تغییراتی در حالت دهان و دندانهای فرد (چهره آدنوئیدی) میشود. التهاب مزمن سیستم تنفسی فوقانی و برونشیت مزمن از جمله پیامدهای انداد راه هوایی بینی میباشد. یکی دیگر از عوارض هایپرتورفی آدنوئید، انسداد و نقص عملکرد شیور استاش به دنبال آن مشکلات و عفونتهای گوش میانی است، که از جمله آنها میتوان به رترکشن پرده تمپان، عفونت حاد گوش میانی، عفونت تکرار شونده یا مزمن گوش میانی، کمشنوایی انتقالی و حتی کلستئاتوم اشاره کرد. بعلاوه هایپرتروفی آدنوئید میتواند باعث خر و پف، سندرم obstruction sleep apnea، اختلال خواب شود.
علل لوزه حلقی
- عفونت: همانطور که پیشتر گفته شد آدنوئید بخشی از سیستم ایمنی بدن است، به همین دلیل ممکن است دچار عفونتهای ویروسی یا باکتریایی بشود. عفونتهای مکرر یبب متورم و ملتهب شدن آن خواهند شد.
- آلرژی: مواد آلرژیزا نیز با فعال کردن سیستم ایمنی، میتوانند موجب التهاب و تورم آدنوئید شوند.
- سن: کودکان بیشتر در معرض هایپرتروفی آدنوئید هستند.
- عوامل ژنتیکی
تشخیص
هایپرتروفی آدنوئید معمولا بر اساس معاینات بالینی و بررسی شرح حال بیمار تشخیص داده میشود. تنفس دهانی طولانی مدت، عفونت دائم گوش میانی و یا مشکلات خواب همگی از نشانههای وجود این عارضه است. سپس به معاینه گلو و بینی میردازند. از آنجا که آدنوئید در جایی قرار دارد که به سادگی از طریق دهان یا بینی قابل رویت نیست، متخصصین با استفاده از ابزارهای مخصوصی شکل طاهری آن را بررسی میکنند.. در مواردی که پزشک به وجود عفونت باکتریال مشکوک شود، از ترشحات بینی و حلق نمونه برداری میکند. به علاوه در صورت نیاز برای تعیین اندازه دقیق آدنوئید از تکنیکهای تصویربرداری استفاده خواهد شد.
درمان
درمان هایپرتروفی آدنوئید بستگی به شدت عارضه و علائمی که فرد تجربه میکند دارد. در موارد خفیف که بیمار علامت خاصی ندارد، پزشکان دارویی تجویز نمیکنند و توصیه میکنند که فرد استراحت کافی داشته باشد، از مواد الرژیزا دور باشد و هوای محیط را مرطوب نگه دارد تا به تدریج آدنوئید به صورت خودبخودی کوچک شود. در مواردی که بیمار علائم دارد، درمان متمرکز بر رفع علت ایجادکننده هایپرتروفی خواهد بود شدیدتر معمولا پزشکان برای کاهش التهاب داروهای ضد احتقان بینی، آنتیهیستامین و اسپریهای بینی را تجویز مینمایند. در مواردی که ریفلاکس یا بازگشت اسید معده علت التهاب آدنوئید باشد، اصلاح سبک زندگی و برخی داروهای تعدیلکننده اسید معده تجویز میکردد. در موارد بسیار شدید هم عمل جراحی برداشتن آدنوئید (آدنوئیدکتومی) لازم خواهد بود. این عمل معمولا در بازه سنی یک تا هفت سال انجام میگیرد، چرا که در سنین نوجوانی به صورت طبیعب اندازه آدنوئید کاهش پیدا می_کند.
تاثیر التهاب لوزه ها بر گوش
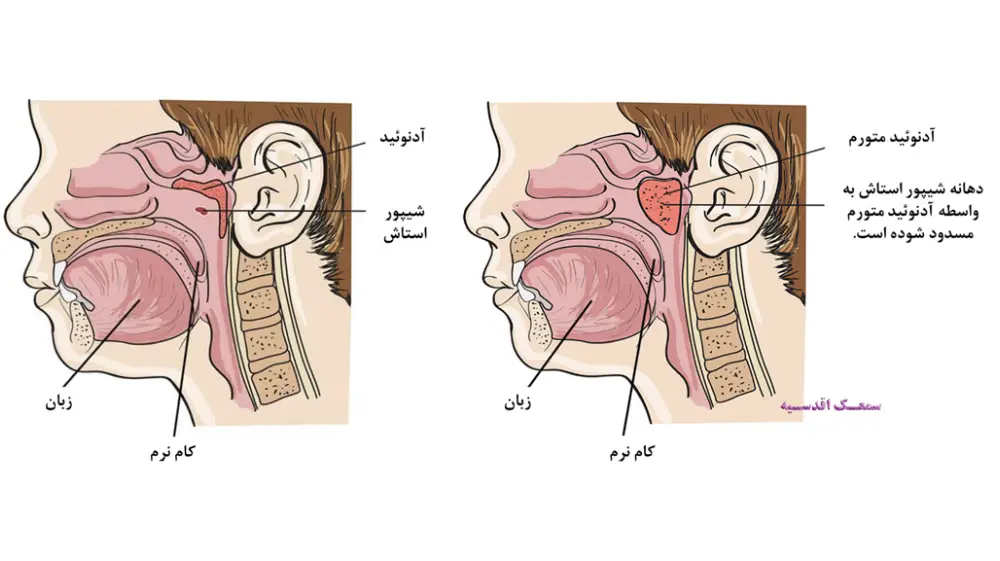
با توجه به موقعیت آناتومیک شیپور استاش و نزدیکی آن به لوزه حلقی یا آدنوئید، التهابات و بزرگ شدن آدنوئید به راحتی میتواند موجب انسداد دهانه شیپور استاش بگردد. از این رو یکی از شکایتهای شایع در میان افرادی که دچار التهابات لوزه هستند گوش درد است. اما به دلیل فاصله نسبتا زیاد لوزه کامی به ندرت التهابات آن، شیپور استاش را درگیر مینماید اما همواره احتمال انتشار عوامل بیماری زا از دیگر لوزهها از طریق شیپور استاش به داخل گوش میانی وجود دارد. در این قسمت به تاثیرات احتمالی هایپرتروفی آدنوئید و التهابات لوزه بر گوش پرداخته میشود.
Otitis Media With Effusion
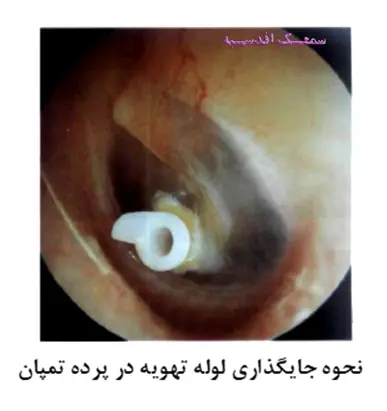
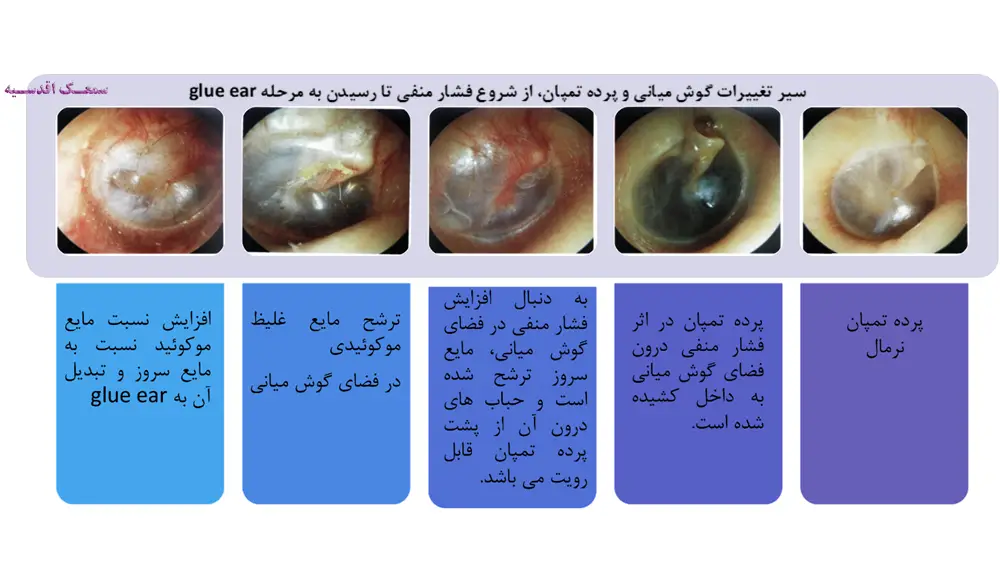
شیور استاش لوله است که فضای گوش میانی را به فضای حلق مرتبط میسازد و نقش برقراری تعادل بین فشار هوای داخل گوش میانی و محیط پیرامون، تهویه و تخلیه ترشحات گوس میانی را به عهده دارد. انسداد و اختلال عملکرد شیپور استاش، به هر دلیلی که باشد، از تهویه گوش میانی جلوگیری می کند و باعث می شود هوای درون گوش میانی راکد بماند. سلولها و بافتهای درون گوش میانی به صورت طبیعی، هوای درون فضای گوش میانی را جذب میکنند. بنابراین هنگامی که تهویه هوای به واسطه شیور استاش صورت نگیرد، به تدریج و با جذب هوای راکد توسط سلولها و بافتها، فشار هوا در داخل گوش میانی کمتر از فشار هوا در فضای اطراف خواهد بود. این مسئله سبب کشیده شده پرده تمپان به سمت داخل و به اصطلاح ایجاد فشار منفی در گوش میانی میشود. در چنین شرایطی سلولهای درون گوش میانی شروع به ترشح مایعی اب مانند و شفاف به نام سروز می کنند و به تدریج فضای گوش میانی را این مایع فرا میگیرد. در این حالت فرد دچار التهاب گوش میانی است که در اصطلاح پزشکی به آن otitis media with effusion گفته میشود. نمودهای بالینی این عارضه عبارتند از:
- مشاهده مایع یا حباب در شت رده تمپان در اتوسکوپی
- وجود فشار منفی قابل توجه در ارزیابی تمپانومتری و یا ثبت تمپانوگرام نوع B
- حذف رفلکس آکوستیک و OAE
- افزایش آستانه های راه هوایی در ادیومتری تون خالص در فرکانسهای بم
در صورت تداوم بیماری برخی دیگر از سلولهای موجود در فضای گوش میانی (سلولهای ترشح کننده) شروع به ترشح مایعی غلیظ تر از سروز می کنند که حاوی گلبولهای سفید و مواد سلولی است و به آن موکوئید گفته میشود. در این شرایط فرد درچار التهاب گوش میانی از نوع موکوئیدی است. به تدریج مایع سروز موجود در فضای گوش میانی توسط سلولها جذب میشود و به غلظل موکوئید بیشتر و بیشتر خواهد شد. در این مرحله فرد دچار التهاب گوش میانی از نوع چسبنده یا به اصطلاح Glue Ear است.
 درمان otitis media with effusion
درمان otitis media with effusion
پروتکل جهانی برای درمان otitis media with effusion در کودکان 2ماه تا 12 سال ایش شرایط بیمار بدون انجام مداخله درمانی است. چرا که در اکثر موارد با گذر زمان این بیماری بهبود می یابد و لزومی ندارد عوارض جانبی درمانهای غیرضروری را به کودک تحمیل نمود. استفاده از آنتیهیستامینها، ضد احتقانها، استروئیدها و آنتی بیوتیک ها برای درمانم otitis media with effusion توصیه نمیشود، زیرا ژوهشها نشان داده اند که هیچ تاثیر درمانی بر این عارضه ندارند مگر در شرایطی که فرد به دنبال آلرژی دچار otitis media with effusion شده باشد. در این صورت پزشک با توجه به نیاز بیمار از آنتیهیستامینها و ضد احتقانها استفاده خواهد کرد.
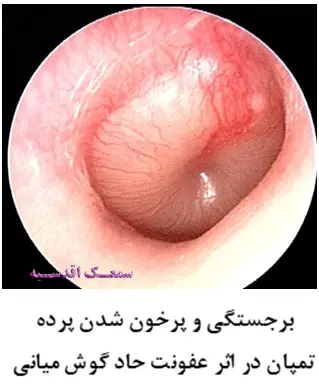
Acute Otitis Media
یکی دیگر از عوارض عفونتهای لوزه و به طور کلی عفونتهای سیستم تنفسی فوقانی، انتشار باکتری از طریق شیپور استاش به داخل فضای گوش میانی است که میتواند منجر به عفونت حاد گوش میانی شود. در این شرایط بافت داخلی گوش میانی پرخون و ملتهب و مملو از ترشحاتی خواهد شد که حاوی گلبولهای سفید و قرمز است. رده تمپان نیز به تدریج ضخیم و پرخون میشود بطوریکه هیچ یک از نشانههای ظاهری آن قابل تشخیص نخواهد بود. هم چنین به سبب ترشحاتی که در فضای گوش میانی تجمع یافته، پرده تمپان به سمت بیرون میآید و حالت ورم کرده پیدا میکند. در این شرایط فرد گوش درد شدید، کم شنوایی و گاها تب را تجربه خواهد کرد. ممکن میزان مایع درون گوش میانی به حدی زیاد شود که در نهایت پرده تمپان را پاره کرده و به صورت ترشحات عفونی از مجرای گوش خارجی خارج شود. به طور معمول پزشکان برای درمان عفونت حاد گوش میانی با توجه به شدت علائم، وجود یا عدم وجود ترشح از گوش خارجی، سن بیمار و وجود عارضه در یک یا هر دو گوش، از آنتی بیوتیک های خوراکی استفاده میکنند. هم چنین به دلیل درد آزاردهنده بودن عفونت حاد گوش میانی، از داروهای مسکن مانند استامینوفن یا ایبوروفن استفاده میکند و در موارد شدید در صورت نیاز خود پزشک سوراخی در پرده گوش ایجاد میکند تا ترشخات عفونی خارج شوند.




 درمان otitis media with effusion
درمان otitis media with effusion